ICSI - injection intracytoplasmique de spermatozoïdes, comment se déroule la procédure?
La fécondation in vitro est recommandée lorsqu'un couple ne peut pas concevoir un bébé pendant longtemps, mais que la médecine ne peut pas l'aider avec des médicaments ou d'autres moyens. Avec la FIV, l'œuf est fécondé en dehors du corps de la femme, dans une éprouvette. Si la fusion des cellules sexuelles d'un homme et d'une femme ne se produit pas dans le bol du laboratoire, il est trop tôt pour le désespoir, car l'une des méthodes d'insémination artificielle, ICSI, peut venir à la rescousse. Nous dirons dans cet article que telle et telle procédure est effectuée.
La définition
L'abréviation "ICSI" est dérivé de l'anglais "ICSI" - Injection intra-cytoplasmique de spermatozoïde, qui signifie littéralement "injection intracytoplasmique de sperme". ICSI est une méthode moderne de traitement de diverses formes d'infertilité, qui a permis à des milliers de couples présentant des formes complexes de troubles de la reproduction de gagner le bonheur de la maternité et de la paternité.
Cette méthode ne doit pas être confondue avec la FIV dans son ensemble ou avec l'insémination artificielle. Lorsque l'insémination intra-utérine se produit, la fécondation a lieu à l'intérieur du corps de la femme, où elle est fournie par la nature - dans la partie ampullaire de l'une des trompes de Fallope. Le sperme est simplement injecté à travers un mince cathéter dans la cavité utérine, ce qui permet à un plus grand nombre de cellules germinales mâles de survivre et d’atteindre avec succès l’ovule. Avec la FIV, l'ovule est fécondé par le sperme dans une boîte de Pétri de laboratoire. Dans le même temps, les spermatozoïdes «attaquent» la membrane de l'ovocyte presque de la même manière que dans des conditions naturelles avec une conception naturelle.
ICSI est nécessaire lorsque les spermatozoïdes sont incapables de féconder un œuf, même dans le laboratoire d'embryologie, avec toutes ses compositions nutritionnelles, en nettoyant préalablement l'éjaculat des impuretés et du liquide séminal. Ensuite, les médecins font un véritable miracle, qui exige beaucoup d’expérience et un certain «bijou»: ils injectent le spermatozoïde le plus sain avec une fine aiguille directement sous la coquille de l’oeuf, dans son fluide cytoplasmique. Une fois à l'endroit où il est nécessaire, le sperme a une meilleure chance de fécondation.
Avec une conception naturelle, une insémination ou une FIV dans la boîte de Pétri, les spermatozoïdes doivent surmonter plusieurs obstacles: une couronne radieuse, une coquille brillante, et seuls les plus endurants peuvent pénétrer sous la coquille. ICSI vous permet de "raccourcir" le chemin.
Les médecins russes appellent le plus souvent la méthode ICSI avec la dernière voyelle de choc, et seuls les médecins de Saint-Pétersbourg prononcent le premier «je» lors de la prononciation du nom de la procédure.
Cette méthode a été utilisée pour la première fois par des médecins belges en 1992. Ensuite, au Centre de Reproduction de Bruxelles, ils ont aidé le couple à concevoir un bébé qui a été traité sans succès pour une stérilité et qui a même subi plusieurs FIV pendant 20 ans.
En Russie, la méthode a pris racine un peu plus tard et les scientifiques de l’Institut de recherche en obstétrique et pédiatrie (NIIAP) ont principalement contribué à son développement. Les premières tentatives de libération «manuelle» du sperme dans l'ovule ont été faites plus tôt, à l'époque soviétique, lorsque les deux premières FIV réussies ont été réalisées à Moscou et à Leningrad en 1986.Cependant, à cette époque, la médecine n’avait pas d’équipement de haute précision permettant d’obtenir une précision au niveau cellulaire.
Aujourd'hui, de telles opportunités existent, la procédure ICSI est considérée comme une technologie de pointe. Il est tenu pour des raisons médicales, qui sont stipulées par l'Ordre du Ministère de la Santé, stipulant la procédure à suivre pour fournir des soins de procréation assistée aux Russes.
Vous pouvez faire l’ICSI à vos frais et gratuitement - selon un quota régional ou fédéral.
La procédure est pratiquée avec le sperme du mari, ainsi que celui du donneur, s’il existe des indications médicales strictes ou si la volonté de la femme, si elle vit seule, n’a pas de partenaire sexuel permanent. Le plus souvent, ICSI est recommandé pour la FIV avec le sperme du mari, car le sperme du donneur se distingue par une excellente «santé» confirmée et prouvée par des tests de laboratoire. Dans certains cas, ICSI peut également être réalisé avec le biomatériau du donneur, mais cela est pertinent si la femme est célibataire et si ses ovocytes, du fait de leur âge ou pour d’autres raisons, ont une coquille trop dense qui ne peut être perforée même par des spermatozoïdes en bonne santé.
Des indications
Selon les statistiques, la part de la FIV avec l’ICSI représente environ 65% de tous les protocoles de fertilisation extracorporelle. Cela signifie que l’injection intracytoplasmique de spermatozoïdes est très demandée. La nécessité d'une procédure de haute technologie ne se pose pas toujours. Il est indiqué en cas de mauvais spermogramme, qui ne pourrait être éliminé par un traitement conservateur ou chirurgical. Voici quelques conditions pathologiques dans lesquelles FIV + ICSI sont présentés pour un couple:
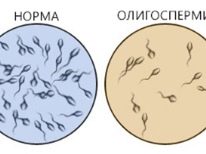
- Le nombre total de spermatozoïdes dans l'éjaculat est réduit à un point critique (oligozoospermie), ou ils sont absents en raison d'une éjaculation rétrograde ou il n'y a pas d'éjaculation.
- La mobilité des cellules sexuelles mâles est sensiblement altérée (asthénozoospermie) - dans l'éjaculat, les spermatozoïdes immobiles et sédentaires prévalent, ainsi que les spermatozoïdes à trajectoire irrégulière, à la coordination altérée.
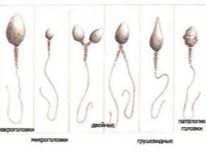
- La tératozoospermie est une affection dans laquelle les mutants de cellules sexuelles modifiées morphologiquement dominent dans l'éjaculat (deux têtes pour un sperme, deux queues ou aucune queue, diverses modifications de la structure des cellules sexuelles mâles.
- La présence d'anticorps anti-sperme dans le sperme.
- Infertilité idiopathique, dont les causes après un examen médical approfondi n'ont pas pu être identifiées.
- Faible qualité des ovocytes due au vieillissement naturel des ovocytes (chez les femmes de plus de 40 ans) ou ayant d’autres causes (hormonale, congénitale, effets d’effets négatifs externes, etc.). Avec quelques modifications, les membranes de l'ovocyte deviennent imperméables aux spermatozoïdes.
- Échec des protocoles de FIV pendant 2 cycles ou plus, si la qualité des cellules germinales d'un homme et d'une femme dans son ensemble est conforme aux normes.
Il convient de noter que l’ICSI permet de devenir parents même dans les situations les plus difficiles, quand aucune autre méthode n’aidera. Même si l'éjaculation n'a pas lieu ou s'il n'y a pas un seul spermatozoïde vivant dans le sperme, les médecins ont toujours la possibilité pratique de procéder à une collecte chirurgicale de cellules germinales, par exemple pour effectuer une biopsie testiculaire.
Il suffira de n'obtenir que quelques cellules normales (alors qu'il y en a des dizaines de millions dans l'éjaculat!) Pour que l'ICSI réussisse.
Comment c'est fait?
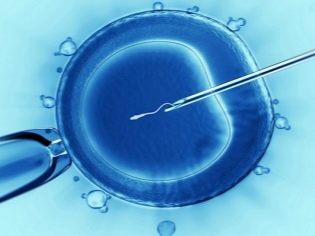
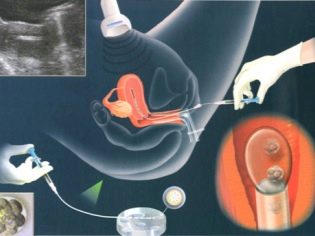
IKSI - un travail étonnamment "délicat". Il est absolument impossible d'injecter un petit spermatozoïde dans l'espace cytoplasmique d'un ovocyte à l'aide d'une aiguille d'injection normale. Les cellules seront endommagées et l'embryon ne sera pas obtenu. Pour ICSI, utilisez des micromanipulateurs hydrauliques ou électriques. Ils sont très précis. L'ensemble du processus se déroule sous des microscopes puissants.
Afin de "travailler" avec des matériaux aussi fins que les cellules humaines, des outils spéciaux sont nécessaires - microaiguilles et micro-ventouses. Ces outils sont attachés aux manipulateurs. Et puis le travail du médecin embryologiste ressemble à un film fantastique: il fait des mouvements avec ses propres mains et le manipulateur répète ses mouvements à travers les manettes de jeu, mais seulement à une échelle microscopique.
Pour la fécondation, il est important que l’ensemble d’ADN du sperme soit inchangé. Par conséquent, dans d'autres parties du sperme, en fait, il n'y a aucun besoin. Lors de la première étape, l’embryologiste sélectionne le spermatozoïde le plus sain et le plus morphologiquement normal et le place sur la surface de travail sous microscopes. En outre, la micro-aiguille interrompt la queue du sperme. La cellule devient stationnaire - il est plus facile de continuer à travailler avec elle.
Dans la queue avec ICSI, il n’est pas nécessaire, car la cage n’a pas besoin de nager, de viser, de bouger. Le plus précieux - ADN, se trouve dans la tête du sperme.
Le sperme laissé sans queue se rétracte dans l'aiguille de la micropipette. La microprice est un œuf retenu. La ventouse est à gauche, la microaiguille avec le sperme à l'intérieur est injectée en face - à droite. Après la ponction de l'enveloppe de l'ovocyte, le contenu de la micro-aiguille de la pipette est inséré dans le liquide cytoplasmique de l'œuf.
On peut répondre par l'affirmative à la question de savoir si l'œuf peut souffrir d'une ponction. Mais la probabilité de blessure de l'ovocyte, selon les statistiques médicales disponibles, ne dépasse pas 1%. Dans d’autres cas, la nature de la coquille de l’œuf est assez élastique et elle se resserre rapidement au niveau du site de ponction. À l’intérieur de celle-ci, les processus les plus importants de fusion du matériel génétique de la future mère et du futur père commencent.
L'ovule est nettoyé et placé dans une solution nutritive spéciale, où il se trouvera dans les prochains jours. Les embryologistes cultiveront l'embryon si la fécondation a lieu avant le moment où il est décidé de le transférer dans la cavité utérine de la femme.
Étapes de la procédure étape par étape
ICSI n'existe pas en tant que programme séparé, il fait partie du protocole de la FIV. Par conséquent, les principales étapes de la FIV + ICSI sont presque identiques à celles de la FIV conventionnelle, dans le protocole duquel il n’est pas nécessaire d’injecter des spermatozoïdes par voie intracytoplasmique. Si la FIV avec ICSI vous est recommandée, la procédure se déroulera en plusieurs étapes.
Préparation
Au stade préparatoire, les deux partenaires ou les femmes (si la fécondation est prévue avec du sperme de donneur), un examen médical détaillé doit être effectué et une longue liste de tests doit être soumise. La liste standard pour une femme comprend des analyses d'urine et de sang générales, des analyses de sang pour le VIH, la syphilis, les hépatites virales infectieuses B et C, les infections par TORCH, les hormones et les anticorps anti-sperme.
Assurez-vous de subir un examen gynécologique, dans lequel l'ordre du ministère russe de la Santé inclut une échographie des organes pelviens et des glandes mammaires (pour les femmes de plus de 39 ans - mammographie), une colposcopie, une hystéroscopie, la détermination de la perméabilité des trompes de Fallope et des analyses du prélèvement vaginal sur des bactéries, microflora et infections.
La principale analyse pour les hommes est le spermogramme. Cela devrait être fait au moins deux fois trois mois avant la FIV. Avec un mauvais spermogramme, on montre un traitement pour améliorer la qualité des cellules germinales, pour lequel on utilise des préparations de vitamines et de minéraux, ainsi que des compléments alimentaires qui améliorent le processus de spermatogenèse.
En plus du spermogramme, sur lequel le médecin de la reproduction s’appuiera pour élaborer un protocole individuel de FIV, un homme devra subir des radiographies thoraciques, des analyses de sang, pour le traitement général et pour le traitement du VIH, la syphilis et les maladies sexuellement transmissibles, ainsi qu’un frottis de l'urètre
La collecte de tous les tests nécessaires prend généralement 2-3 mois.Cette fois, le couple doit être utilisé avec discernement - arrêtez de fumer et de prendre des boissons alcoolisées, commencez à bien manger, enrichissez votre régime en viande, poisson, fromage cottage et autres produits laitiers, produits laitiers, fruits et légumes. Les couples devraient faire du sport, mais éviter les efforts physiques excessifs.
Il n'est pas nécessaire de visiter le bain, le sauna. Cette interdiction concerne particulièrement les hommes qui, à la veille de faire don de sperme pour une FIV pendant trois mois, ne doivent pas être exposés à la chaleur du scrotum. La surchauffe des gonades situées à l'intérieur peut aggraver considérablement les indices d'éjaculation à un moment crucial.
Entrée de protocole et stimulation
Avec les analyses et la conclusion du thérapeute que la femme est admise au protocole de FIV, vous devriez contacter le spécialiste de la reproduction 14 à 15 jours avant la prochaine menstruation. Lors de la première visite à la clinique, le couple signera les documents nécessaires et sera informé du type de protocole choisi par le médecin. Si un protocole long est choisi, alors, avant l'apparition des règles, on peut prescrire à une femme des médicaments hormonaux qui suppriment la fonction ovarienne, provoquant un état ressemblant à celui de la ménopause. Après 2-3 semaines, on prescrit à la femme d'autres hormones qui stimulent la maturation rapide des follicules dans les ovaires.
Avec un protocole court, ils suppriment d'abord le travail des glandes génitales féminines. Mais le stade de la prise d'hormones après la menstruation (aux 5-6e jours du cycle) est nécessairement présent.
Pendant toute la phase, une femme se rend souvent à l'échographie et donne du sang pour ses hormones. Cela permet au médecin d'évaluer le taux de croissance des follicules et d'éviter une réponse inadéquate des ovaires à la stimulation hormonale - elle peut être insuffisante ou excessive. Avec une insuffisance, vous ne pouvez pas obtenir le bon nombre d'œufs mûrs pour ICSI, et avec un excès, vous pouvez développer un syndrome de surstimulation, ce qui en soi est très dangereux pour la santé des femmes.
Dès que les follicules (au moins trois) atteignent des tailles allant de 16 à 20 mm, HCG est administré à la femme. Cette hormone permet aux œufs dans les follicules de mûrir de manière accélérée pendant 36 à 37 heures, après quoi il est possible de pratiquer la ponction des ovaires.
Obtenir des œufs et du sperme
Le sperme pour la procédure ICSI est obtenu de manière traditionnelle - par masturbation. S'il est permis à un homme de rapporter le matériel à la maison et de l'apporter au laboratoire au plus tard 40 minutes avant l'analyse, vous devez alors prélever le sperme pour une FIV à la clinique immédiatement le jour prévu pour la fécondation.
Ce jour-là, le couple se rend à la clinique ensemble. L'homme se rend dans une pièce séparée pour recueillir l'éjaculat, qui est immédiatement remis au laboratoire. Si la masturbation n'aide pas (l'homme n'a pas d'érection, la partie inférieure du corps est paralysée, il n'y a pas d'éjaculation ou l'éjaculation rétrograde se produit), la procédure de collecte de cellules germinales est réalisée sous anesthésie au moyen d'une biopsie testiculaire ou d'une extraction de sperme d'épididyme.
Si la procédure est réalisée avec l'utilisation de sperme de donneur, elle est délivrée à partir d'une cryobanque, lentement décongelée à l'avance, et une étude des indicateurs de spermatozoïdes après cryoconservation est réalisée.
En laboratoire, le matériel biologique d'un homme subit un nettoyage primaire, soit une libération du liquide séminal. Parmi les spermatozoïdes concentrés restants, seules les meilleures cellules sont isolées par examen microscopique, elles sont placées dans un milieu nutritif.
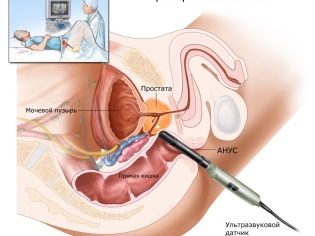
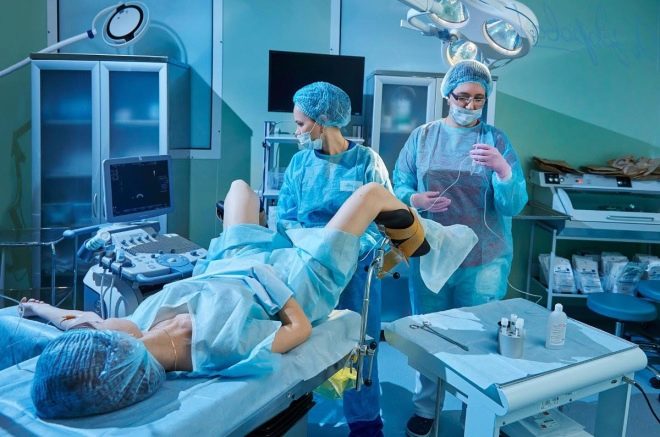
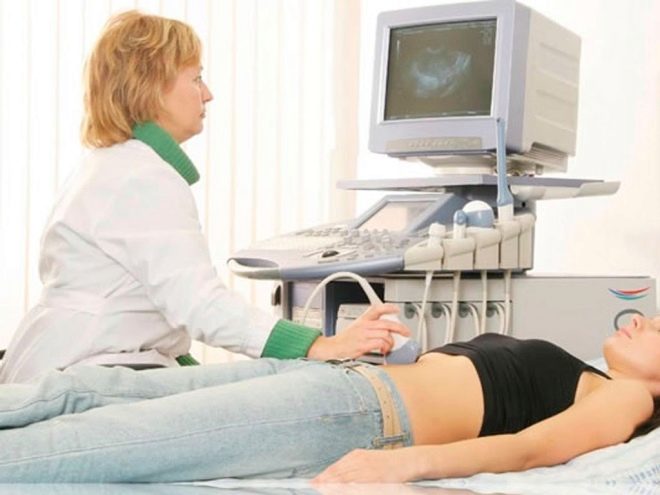
Une femme subit une ponction des ovaires pour obtenir des œufs. L'intervention est réalisée sous anesthésie générale, administrée par voie intraveineuse. À l’aide d’une longue aiguille mince, une méthode d’aspiration guidée par ultrasons fait une ponction à travers le vagin, retire l’aiguille vers les follicules matures et en tire le liquide avec les ovocytes.
La patiente reste à la clinique quelques heures de plus pour se sortir de l'anesthésie. Les médecins observent son état.Dès le jour de la ponction, on lui prescrit des médicaments à base de progestérone qui aideront à préparer l'endomètre pour l'implantation d'embryons.
Les œufs obtenus sont envoyés au même laboratoire d’embryologie. Ils sont débarrassés du liquide folliculaire, lavés, comptés et la qualité du matériel est évaluée. Les œufs les meilleurs et les plus viables sont autorisés pour la fécondation.
Fertilisation et transfert
Après que le médecin, à l'aide d'un micromanipulateur, transfère les spermatozoïdes sélectionnés dans les œufs, la période d'observation commence. Si tout se passe bien, au bout de 16 heures environ, les premiers changements sont enregistrés au niveau microscopique, et après un jour, l’embryologiste peut dire exactement combien d’embryons ont été obtenus.
La culture d'embryons dure de 2 à 6 jours - cela dépend du protocole et des recommandations individuelles. Ensuite, il est décidé de transférer l'embryon dans l'utérus de la femme. Cette procédure est rapide, elle ne procure aucune gêne au patient. Un cathéter mince dans la cavité utérine sera versé une petite quantité de milieu nutritif avec un nombre prédéterminé d'embryons.
D'une part, un plus grand nombre d'embryons augmente le risque de grossesse, mais d'autre part, cela crée des risques de grossesse multiple, et tous les couples n'acceptent pas les triplés ou les jumeaux. La bioéthique recommande aux médecins de choisir le nombre optimal d'embryons et de convaincre leurs patients de ne pas le dépasser. En Russie, il y a 2 ou 3 embryons.
La résection (retrait d'embryons «extra» après l'implantation) crée des problèmes moraux pour de nombreux couples, et la plupart des religions du monde la considèrent comme un avortement.
Après le transfert, il est recommandé de limiter l'activité motrice. Une femme bénéficie d'un congé de maladie et peut, en toute conscience, passer plusieurs jours au lit.
L'attente dure 14 jours après le transfert, puis la femme peut faire une analyse de sang pour détecter l'hCG afin de déterminer si la grossesse s'est produite. Une semaine plus tard, vous pouvez faire la première échographie pour confirmer et évaluer l’état de l’utérus, des ovaires et des embryons.
L'efficacité
L'efficacité de la fécondation in vitro utilisant l'ICSI dans le protocole augmente le risque de grossesse. Si la FIV conventionnelle ne met fin à la grossesse que dans 35 à 45% des cas, le taux de réussite après l'injection intracytoplasmique de spermatozoïdes est un peu plus élevé, à un niveau de 50 à 55%.
Les embryons après ICSI se développent mieux, car le sperme destiné à la fécondation est utilisé sans exagération sélective. Dans 85% des cas de grossesse réussie, une femme porte un enfant en parfaite santé. Malheureusement, le pourcentage de femmes enceintes n'ayant pas réussi leur grossesse et les complications qui en découlent après ICSI ne diffère pas du même indicateur après la FIV habituelle - 20% des femmes enceintes perdent leur bébé à un stade précoce pour diverses raisons - fausses couches, grossesse non développée, grossesse extra-utérine.
Les futurs parents devraient savoir que ICSI ne garantit pas l'absence complète d'anomalies congénitales chez le fœtus car, contrairement à la fécondation naturelle, qui se produit plusieurs heures après l'ovulation, il n'y a pas de sélection naturelle chez ICSI.
Avec la conception naturelle, les spermatozoïdes sont «filtrés» à chaque étape du passage de l’appareil génital lorsqu’on tente de percer la membrane de l’ovule. Au cours de l'ICSI, cette sélection n'existe pas et la probabilité d'avoir un bébé atteint de pathologies existe toujours.
De nombreux médecins et scientifiques sont convaincus qu'un enfant conçu par ICSI est plus susceptible d'hériter des maladies des parents, ce qui ne leur a pas permis de concevoir un bébé. Si la nature n'a pas prévu qu'un couple se multiplie, elle protège ainsi l'humanité de la naissance de personnes malades. La méthode elle-même n'a rien à voir avec cela. Ceci est juste une tentative des gens de "tromper" la nature, de la faire changer de décision.
C'est pourquoi, avant l'ICSI, il est conseillé de rendre visite à un généticien pour faire des tests de compatibilité et de caryotypage.
Si le médecin dispose de données sur les maladies héréditaires, il recommandera également un diagnostic préimplantatoire après la culture d'embryons - pour effectuer des "dépistages" d'embryons hérités de la maladie, et seuls des embryons sains pourront être transplantés dans l'utérus.
Avantages et inconvénients
Se préparer pour la FIV avec ICSI est identique à la préparation habituelle pour la fécondation in vitro, le couple n'aura rien à faire de particulier, et c'est le premier avantage. L'avantage incontestable de la méthode peut être considéré comme une probabilité accrue de réussite de la grossesse. Mais un inconvénient après tout est que la probabilité d’un peu plus de 50-55% ne garantit pas encore au couple qu’ils pourront devenir de futurs parents dans le protocole actuel.
Les avantages incluent des fonctionnalités avancées qui donnent aux paires de méthodes. Il s’agit de l’âge des femmes (plus de 40 ans et même 45 ans si nécessaire), de la possibilité de réaliser une fécondation in vitro avec le VIH chez un homme sans risque d’infection pour un enfant à naître et de nombreuses autres situations dans lesquelles il est difficile de trouver un moyen raisonnable de sortir.
L'inconvénient évident est le coût de la procédure, elle est très élevée. Si vous ne pouvez pas tomber enceinte la première fois, l’argent du couple ne sera pas restitué et le prochain protocole devra être payé à nouveau au prix coûtant.
De plus, cette méthode ne peut parfois pas du tout être utilisée - un certain nombre de maladies somatiques et mentales, de tumeurs, de maladies inflammatoires et de défauts de développement ou de modifications post-traumatiques au niveau de l'utérus et des ovaires sont contre-indiquées. Les contre-indications de l'homme n'existent pas.
Prix
ICSI dans le protocole conduit à une augmentation inévitable et plutôt perceptible du coût de la FIV. Le coût affecte la région sélectionnée, une institution médicale particulière. En moyenne, le coût dû à la nécessité d'injecter du sperme dans le liquide cytoplasmique de l'ovocyte augmente de 50 à 125 millions de roubles.
Si nous considérons que le prix moyen de la FIV en Russie en 2018 est de 140 à 250 000 roubles, il est facile de calculer le coût minimal et maximal de la même procédure, mais avec ICSI - 190-370 000 roubles.
Ne croyez pas les offres promotionnelles tentantes des cliniques, qui indiquent sur Internet les prix de l’ICSI et de l’IMSI (sélection du meilleur sperme) dans les 15 000 roubles. Il s’agit bien évidemment d’un geste publicitaire, car dans ce cas le coût incomplet est indiqué. Après avoir ajouté le coût des médicaments, des réactifs et du milieu nutritif, le montant du paiement de piqûre augmentera pour atteindre les valeurs moyennes russes.
Le prix est élevé, il n’ya aucune garantie de succès - c’est ce qui empêche beaucoup de couples d’essayer de concevoir un bébé par cette méthode. Il y a de bonnes nouvelles pour eux - maintenant, ICSI est inclus dans le programme d'aide publique à la FIV. Vous pouvez obtenir un quota fédéral ou régional pour la procédure et le rendre gratuit en vertu de la politique de OMS. Certes, le montant du quota est de 141 000 roubles en 2018. Il se peut que cela ne couvre pas le coût total du protocole. Dans ce cas, la différence devra payer un supplément.
Les avis
Les réactions positives sur ICSI parmi la plupart des femmes qui choisissent de partager leurs propres expériences avec d'autres dans les forums thématiques prévalent. Beaucoup, même après plusieurs tentatives infructueuses de FIV, ont réussi à concevoir les bébés dès la première fois après le protocole avec fertilisation en utilisant la méthode ICSI.
Cependant, on ne peut ignorer les autres critiques dans lesquelles les femmes décrivent leurs deux, trois ou plus de leurs tentatives ICSI. Il existe même des examens uniques des pathologies fœtales identifiées à la suite d'un dépistage pendant la grossesse, que les femmes ont tendance à «déduire» de la méthode ICSI, car la qualité des spermatozoïdes, même le meilleur des choix d'un embryologue, laisse beaucoup à désirer.
Les femmes qui ne souhaitent pas subir de stress hormonal grave, en particulier après plusieurs protocoles de FIV stimulés sans succès, acceptent souvent l’ICSI dans le cycle naturel.La probabilité de succès sans l'utilisation d'hormones est plusieurs fois inférieure, car vous ne pouvez obtenir qu'un seul œuf (dans le cas le plus rare, deux). Et cela ne garantit pas que les deux conviendront à la procédure, seront fertilisés et transférés dans l'utérus.
Le plus souvent, les femmes qui ont de la chance et ont une grossesse après l'ICSI affirment que deux embryons ont été plantés: l'un a été fécondé dans une boîte de Pétri en utilisant la méthode habituelle de FIV, et le second a été fécondé par ICSI pour augmenter les chances de réussite de la grossesse attendue.
Si les médecins recommandent ICSI, les femmes expérimentées doivent choisir avec soin une clinique et un médecin spécifique. Assurez-vous de lire toutes les informations disponibles sur le spécialiste, avec des critiques de ses patients.
Si vous pouvez les contacter personnellement, assurez-vous de le faire et discutez-en. Cela vous aidera à mieux vous préparer mentalement à la procédure à venir et à adopter la bonne attitude pour aller chez le médecin pour votre plus grand bonheur.
Comment se déroule la procédure ICSI, voir la vidéo suivante.