Quel devrait être le spermogramme pour la FIV en temps normal et comment améliorer les performances?
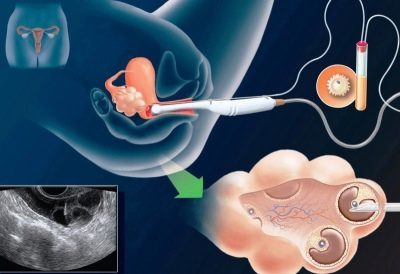
Si un couple doit avoir une FIV, sa préparation est sérieuse. Les hommes et les femmes doivent faire de nombreux tests et donner leur biomatériau, car la fécondation aura lieu en dehors de l'organisme maternel. La femme prend l'ovule et l'homme donne le sperme, à partir duquel les techniciens de laboratoire attribueront le sperme le plus sain et le plus mobile pour une fécondation ultérieure.
Avant de donner, le sperme doit être examiné, un spermogramme est créé. Quelles sont ses normes, si la FIV doit être réalisée, et s'il est possible d'améliorer la composition du liquide séminal avant la procédure, nous allons décrire dans cet article.
La nécessité d'une procédure
Le spermogramme est une étude microscopique et matérielle en laboratoire de la qualité de l'éjaculat. Avant la fécondation in vitro, cette analyse est toujours effectuée quel que soit le facteur d'infertilité. Si une femme est stérile, les médecins doivent s’assurer que le matériel de semences biologiques de son mari est en parfait état.
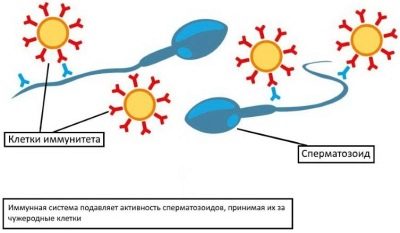
Si l’infertilité est diagnostiquée chez un homme, les médecins doivent alors savoir exactement quelles violations l’ont provoquée, ainsi que pour évaluer la possibilité de fécondation avec un mauvais spermogramme, car une telle chance est désormais bien réelle.
La particularité du spermogramme pour la FIV est qu’il est nécessaire de procéder à une analyse plus d’une fois. Le sperme est un matériau biologique très sensible aux effets externes et internes. Afin de donner une idée plus ou moins objective de la fertilité d'un homme, l'analyse avant FIV est répétée 2 à 3 fois en 2 semaines. À ce stade, la femme subit un traitement hormonal préparatoire visant à stimuler les ovaires.
Même si un homme est sûr à 100% de sa santé, il ne le croira pas un seul mot - les risques sont trop grands. L'hormonothérapie à laquelle une femme est exposée ne peut que nuire à sa santé. Ce sera donc mieux pour tout le monde si la fécondation et l'implantation de l'embryon ont lieu le plus tôt possible. Le succès de la FIV est tout aussi important que la qualité des ovocytes et la qualité du sperme.
Comment prendre?
Il est important de prélever tous les spermatozoïdes avant la prochaine procédure de fécondation in vitro dans la même clinique, dans le même laboratoire. Le fait est que différents laboratoires donnent des évaluations différentes en raison de différences dans les équipements, ainsi que de l'approche de la normalisation. Le concept de normes dans différentes cliniques peut également varier.
La préparation au spermogramme est nécessaire. 3-5 jours avant de mettre, vous devez vous abstenir de sexe et de masturbation. Quelques jours suffisent pour faire mûrir de nouvelles cellules. Cependant, une abstinence plus longue rend le sperme plus dense et les résultats de l'analyse peuvent ne pas correspondre à la norme. Quelques semaines avant l'accouchement, un homme doit éviter toute surchauffe, en particulier le scrotum. Dans les deux semaines qui suivent, l’alcool devrait faire l’objet de restrictions sévères et il est conseillé d’arrêter de fumer.La prise d'antibiotiques, de médicaments hormonaux pendant la période de préparation à la FIV n'est autorisée que si la fécondation est planifiée avec du sperme congelé ou du sperme de donneur et du matériel biologique déjà testé et prêt à être utilisé.
Les spermatozoïdes à analyser sont transmis par masturbation à la clinique ou à domicile, en recueillant le matériel dans un récipient stérile. Cependant, l'accouchement dans un contexte clinique est considéré comme plus efficace, car il n'est pas nécessaire de s'inquiéter de la durée de conservation de l'éjaculat. Les semences doivent être livrées au laboratoire dans un délai de 40 à 60 minutes. Si le matériel est collecté à la clinique, la question de la livraison urgente est retirée de l'ordre du jour.
Performance normale
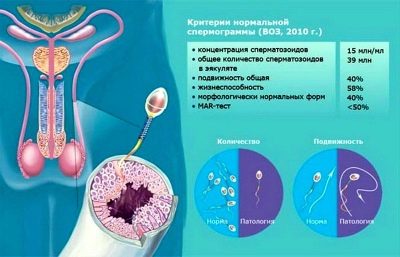
L'éjaculat en préparation pour la FIV est évalué selon un certain nombre d'indicateurs recommandés par l'Organisation mondiale de la santé (OMS). Regardons chacun d'eux.
Volume
Normalement, il est souhaitable que cela corresponde au volume d'une cuillère à soupe. Parlant le langage sec des numéros médicaux, le volume doit être égal à 1,5-2 ml.
Temps de liquéfaction
Les spermatozoïdes après l'éjaculation deviennent progressivement plus liquides. Durée estimée de ce processus. Normalement, le sperme devient liquide en 15 à 55 minutes.
Niveau d'acidité
Ceci est un paramètre très important lors de la préparation à la FIV. Si l'acidité est inférieure à la normale, les spermatozoïdes perdent pratiquement leur capacité à dissoudre la coquille de l'ovule et à pénétrer à l'intérieur. Depuis la FIV, ce processus a lieu, bien que pas dans l'organisme maternel, mais néanmoins, ils accordent une attention particulière au niveau d'acidité indépendamment. Normalement, il est compris entre 7.2 et 7.7.
Nombre de cellules
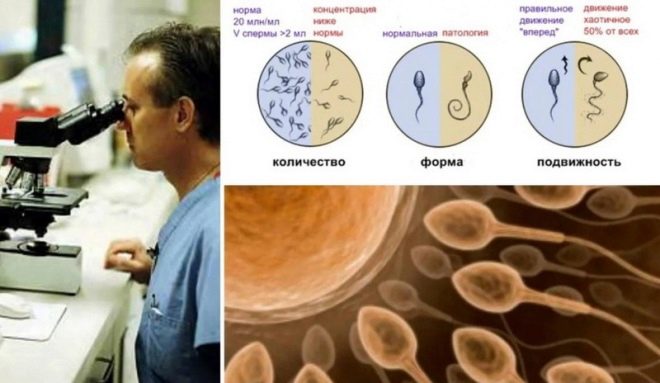
L'équipement de laboratoire de haute précision compte le nombre de spermatozoïdes dans le volume total de l'éjaculat et dans 1 millilitre de liquide séminal. Normalement, le nombre de cellules doit être d’au moins 15 à 20 millions par millilitre et d’au moins 40 millions au total.
Motilité des spermatozoïdes
Tous les spermatozoïdes ne sont pas mobiles, ce qui est parfaitement normal. Les assistants de laboratoire dans l'éjaculat, soumis à l'analyse, attribueront 4 groupes de cellules en fonction de leur capacité à se déplacer.
- sperme d'espèce A - les plus actifs et les plus mobiles, ils se déplacent toujours droit et vite;
- cellules de type B - avancez aussi droit, mais un peu plus lentement;
- sperme de l'espèce C en général, ils peuvent bouger, mais leur mouvement n'est pas rectiligne: ils tournent sur place, ils ne peuvent pas avancer, mais dans la direction opposée;
- cellule D immobile.
Le spermogramme normal affiche le ratio des différents groupes en pourcentage. Les spermatozoïdes sont considérés comme bons et aptes à la conception s’ils contiennent au moins 49 à 50% des spermatozoïdes des groupes A et B.
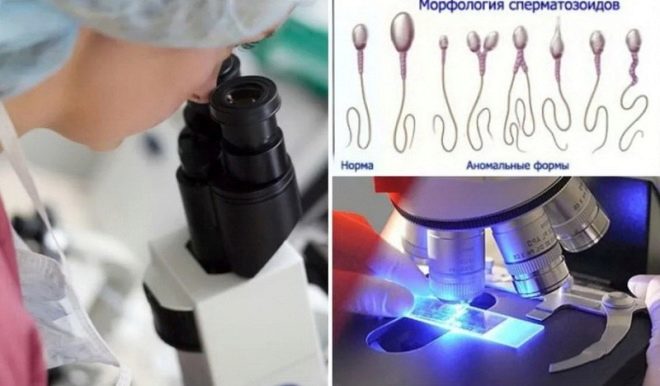
Morphologie
Pour réussir la FIV, il est important d’évaluer non pas la quantité mais la qualité des cellules sexuelles mâles. Au microscope, les spermatozoïdes sont comparés à un standard existant et aux cellules mutées mises au rebut. La structure de la tête, sa taille, sa structure, sa forme, son nombre et la structure de la queue du sperme, ainsi que la structure du col du sperme sont évalués. Seules les cellules conformes aux normes sont considérées comme morphologiquement saines.
Normalement, la proportion de spermatozoïdes en bonne santé ayant une "apparence" inchangée devrait être d'au moins 14-15%.
Vitalité
Tous les spermatozoïdes mobiles sont vivants. Mais tous les alambics ne sont pas morts. C'est pourquoi le nombre de cellules vivantes est calculé séparément. Il est considéré normal d’avoir au moins 50 à 58% de cellules vivantes dans l’éjaculat.
La présence de leucocytes
Les leucocytes dans le sperme sont présents dans la grande majorité des hommes. Normalement, leur nombre ne dépasse pas 1 million par 1 millilitre.
Anticorps anti-sperme
Lors de la FIV, ils n’ont presque aucune valeur, mais leur nombre, conformément aux tests spéciaux correspondants, ne doit pas dépasser 50%.
Que faire avec la "mauvaise" analyse?
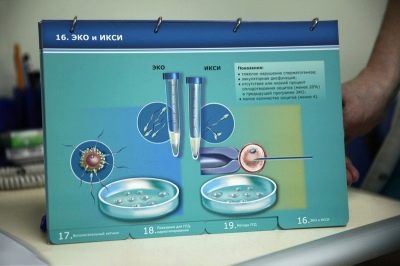
Il faut dire que le niveau actuel de développement des techniques auxiliaires de la reproduction permettra souvent de faire ce qui est presque impossible - la plupart des formes d'infertilité masculine ne constituent pas un obstacle à la procédure de FIV.Même dans un spermatozoïde complètement immobile, il existe son ensemble d'ADN, qui est nécessaire pour l'introduction dans l'ovule. Certes, la procédure dans ce cas s'appellera ICSI.
Si un homme présente pathologiquement peu de spermatozoïdes, y compris des spermatozoïdes vivants et mobiles, en préparation d'une FIV, il est possible en laboratoire de sélectionner plusieurs cellules parfaitement saines avec des méthodes microscopiques. Cela suffira à féconder l'ovule, car à la fin, seul un spermatozoïde provenant de dizaines de millions de cellules qui pénètrent dans le corps d'une femme pendant la conception naturelle pénètre dans la membrane de l'ovocyte.
Si la morphologie des cellules germinales est modifiée, si le nombre de cellules mutantes est élevé, il est nécessaire de procéder à une analyse de fragmentation de l'ADN pour déterminer si tout est en ordre avec le matériel génétique. Sélectionnez ensuite plusieurs cellules de référence pouvant être utilisées pour la FIV ou l'ICSI.
Ce n'est que si l'homme n'a pas du tout de sperme vivant et convenable, ou ne le produit pas du tout, ou s'il est porteur d'une maladie génétique dangereuse, que la FIV avec le biomatériau du donneur est recommandée à la femme. Utilisez habituellement des matériaux congelés testés, recherchés et sûrs. La durée de conservation du sperme cryoconservé est de 3 ans. La validité du matériel décongelé est d'environ une heure.
Moyens d'améliorer l'éjaculat
Améliorer la qualité du sperme avant de soumettre un biomatériau à utiliser dans le protocole de FIV est souhaitable et possible. Même si les écarts dans le spermogramme sont mineurs, des recommandations simples et claires aideront l'homme à améliorer sa fertilité et son propre bien-être. Si les tests montrent la présence d'infections, un traitement préalable est nécessaire.
Après le nettoyage du corps masculin de l'urée, de la chlamydia, après avoir guéri les maladies de la prostate et d'autres maux, la qualité du liquide séminal sera supérieure et la quantité augmentée.
Si le nombre de globules blancs est trop élevé, il est impératif de trouver la cause du processus inflammatoire et de l'éliminer. Lorsque la chirurgie varicocèle est effectuée.
Si rien n'est requis, les recommandations d'amélioration sont presque toujours standard et traditionnelles. Pour commencer, un homme doit abandonner ses mauvaises habitudes: le tabagisme et les boissons alcoolisées. Une bonne nutrition sera également utile: un homme ne devrait pas trop manger, mais son régime devrait être saturé d'aliments contenant des protéines animales (viande, lait, poisson).
La correction peut nécessiter l’horaire de travail du représentant du sexe fort. Pour normaliser la spermatogenèse, un homme doit dormir la nuit pendant au moins 8 heures. Par conséquent, le travail de nuit est contre-indiqué. Il est conseillé aux amateurs de bains et de saunas de renoncer temporairement à leurs habitudes, car toute surchauffe du scrotum entraîne une diminution du nombre de spermatozoïdes mobiles et actifs. Les sous-vêtements et les pantalons doivent être assez libres, ne pas tenir et ne pas porter atteinte à l'apport sanguin aux organes génitaux et pelviens.
Un médecin qui envisage un protocole de FIV vous dira quels vitamines et quels minéraux peuvent être pris par les femmes et les hommes. Les représentants du sexe fort avant la délivrance du biomatériau dans environ 2-3 mois se voient prescrire des médicaments tels que Speman, SpermActive, Spermaplant, Vitaprost, Speroton, Viardo, Spermastrong.
Parmi les remèdes populaires, la décoction de racine de devyasila, la décoction de dogrose, le thé à la sauge et le jus de pulpe de citrouille crue sont particulièrement populaires. Un homme profitera des noix, des figues et du miel. Les produits apicoles doivent être examinés en particulier: un effet prononcé sur la composition du sperme a la gelée royale et le perga. La principale chose qu'un homme n'a pas une allergie à ces produits.
Dans tous les cas, il est préférable d’utiliser des remèdes traditionnels en coordination avec votre médecin, car toutes les herbes ne sont pas sûres et ne servent pas toujours uniquement dans l’intérêt.
Mode de vie modérément actif, le manque de contact avec des substances nocives (nitrates, vernis et peintures, sels de métaux lourds) pendant la période de préparation à la FIV aidera l’homme à améliorer considérablement la qualité du liquide séminal.
Ne sous-estimez pas les propriétés et les caractéristiques du sperme. Très souvent, le protocole de FIV échoue uniquement parce que les spermatozoïdes sont faibles ou que leur ensemble d'ADN a été endommagé.. Avec une FIV moyenne de 20% avec un mauvais spermogramme, le taux de réussite diminue à 5%. Dans ce cas, il est recommandé à la paire de faire une pause et d'essayer d'améliorer la qualité des cellules germinales de son mari.
Si cela échoue, malgré le strict respect de toutes les recommandations du médecin, la fécondation peut être réalisée avec ICSI ou IMSI. Avec eux, un spermatozoïde spécifique est injecté directement sous la coquille de l'œuf, tandis que pendant la FIV, les œufs sont dans le même incubateur avec les spermatozoïdes et le sperme pénètre presque spontanément dans l'ovocyte.
Dans tous les cas, il est important de ne pas désespérer, de ne pas perdre optimisme et de faire confiance au médecin. Le quota de FIV, qui est donné pour des raisons médicales à un couple diagnostiqué "d'infertilité", est valable un an. Si quelque chose ne va pas, la procédure peut alors être répétée.
Pour plus d'informations sur la prise de sperme, voir la vidéo suivante.