Pourquoi la cordocentèse pendant la grossesse et que montre-t-elle?
Les méthodes de diagnostic invasives pendant la grossesse suscitent de nombreuses questions et préoccupations. Mais parfois, sans eux, il est impossible d'obtenir des informations fiables sur l'état du bébé que porte la femme. La cordocentèse appartient à l'une de ces méthodes de haute précision. Nous discuterons de ce qu’est cette enquête et de ce qu’elle montre dans cet article.
C'est quoi
Le diagnostic prénatal invasif est une tentative par une personne de chercher dans l'inconnu, de toucher le sacrement. Auparavant, c'était considéré comme impossible et impensable, mais il existe maintenant des méthodes qui vous permettent d'en apprendre beaucoup sur le bébé, même s'il a été conçu il y a quelques mois à peine.
Les méthodes invasives permettant d'obtenir des informations sur la santé des miettes sont toujours associées à la pénétration dans la cavité utérine bien avant l'accouchement.
Il existe différentes manières de savoir si le bébé est en bonne santé: cordocentèse, amniocentèse, biopsie chorionique, etc. Ils sont effectués à des moments différents et diffèrent par le matériel utilisé pour l'analyse génétique.
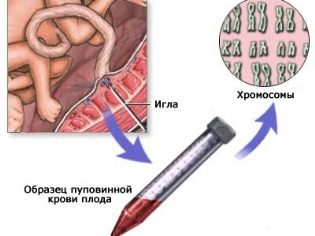
En cas d'amniocentèse, le liquide amniotique (liquide amniotique) est prélevé et une biopsie chorionique est prélevée avec des particules des membranes foetales. La cordocentèse est la collecte de sang de cordon fœtal.
Une curiosité excessive est toujours punissable. Cette loi s'applique également au diagnostic invasif. Toutes ses méthodes ne peut pas être considéré comme absolument sûr, la probabilité de complications est toujours là, et c’est le prix à payer pour avoir tenté de déjouer la nature. Mais la valeur des informations reçues est sans précédent. Aucun autre diagnostic ne peut être comparé à un diagnostic invasif.
Si le médecin qui surveille la femme enceinte a des problèmes de santé, si les tests de dépistage habituels donnent de mauvais résultats, le risque d’avoir un bébé présentant des anomalies chromosomiques graves est élevé, les méthodes invasives peuvent répondre avec précision à la question principale: le bébé est-il en bonne santé?
La procédure de la cordocentèse à partir de la 18ème semaine de grossesse. Cela se fait souvent en même temps que l’amniocentèse afin d’obtenir une plus grande quantité de matériel appartenant directement au bébé, pour une étude détaillée dans le laboratoire de génétique.
À qui
Étant donné que les méthodes invasives peuvent être dangereuses pour la vie de l'enfant et pour la santé de la future mère, la cordocentèse n'est pas l'une des études qu'une femme peut mener de son plein gré.
Pour une procédure longue et dangereuse. des indications médicales strictes sont nécessaires. Le plus souvent, les femmes enceintes sont envoyées à la cordocentèse. Lors du dépistage du premier et (ou) du deuxième trimestre, des marqueurs d'anomalies chromosomiques ont été détectés.
Des analyses de sang biochimiques, ainsi que des examens échographiques du fœtus au cours des premier et deuxième trimestres peuvent permettre de détecter des anomalies inhérentes à l’une ou l’autre des pathologies macroscopiques. Dans ce cas, la femme conclut qu'elle a un risque élevé d'avoir un enfant atteint du syndrome de Turner ou du syndrome de Down, de la maladie d'Edwards, avec un développement anormal du cerveau, de la moelle épinière.
Un grand nombre de ces maladies et anomalies entraînent la mort d'un enfant dans l'utérus ou après la naissance.Avec certaines pathologies, par exemple avec le syndrome de Down, vous pouvez vivre suffisamment longtemps.
La future mère et ses proches ont le droit de savoir si le bébé est en bonne santé, ainsi que le droit de décider eux-mêmes s'il convient de laisser l'enfant ou de se faire avorter pour des raisons médicales. Le choix est difficile, douloureux, mais beaucoup plus difficile - l'inconnu jusqu'à la naissance. Par conséquent, une cordocentèse est proposée à une femme.
Même si le dépistage prévu n'a révélé aucun signe précurseur, mais que la femme ait déjà un enfant avec une maladie génétique dans la famille ou des antécédents d'accouchement au cours duquel le bébé est né avec des anomalies développementales totales, elle sera également invitée à subir une cardiocentèse.
Les femmes atteintes de maladies chromosomiques, ainsi que dans le cas de telles pathologies des proches du mari, sont également référées à la procédure.
Dans certains cas, la cordocentèse est prescrite aux femmes enceintes qui, auparavant, avaient fait une fausse couche habituelle et avaient donné naissance à des enfants morts qui avaient eu deux fausses couches consécutives, avec une suspicion d'hémophilie du fœtus, d'infection intra-utérine, de conflit rhésus grave.
Parfois, une procédure similaire à la technique d'exécution est nécessaire pour effectuer une transfusion sanguine à un bébé qui n'est pas encore né de cette façon, ainsi que pour introduire un médicament vital dans son sang.
La nécessité de la cordocentèse est considérée par plusieurs experts. les obstétriciens-gynécologues et un généticien médical sont inclus dans la commission. Si, après avoir examiné toutes les circonstances des antécédents médicaux, ils prennent une décision positive, des établissements de soins de santé spéciaux, principalement des centres médicaux et génétiques agréés pour le diagnostic invasif, prendront le matériel et l’analyseront.
Comment se passe la procédure?
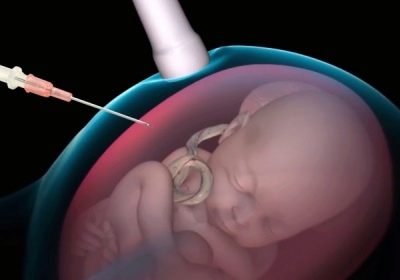
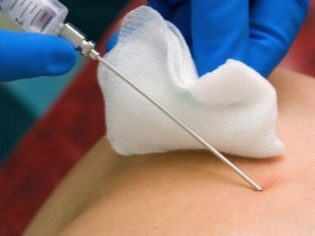
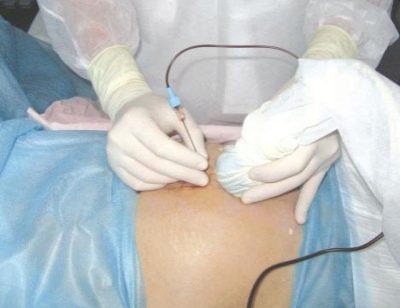
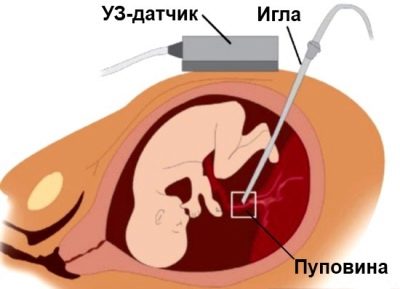
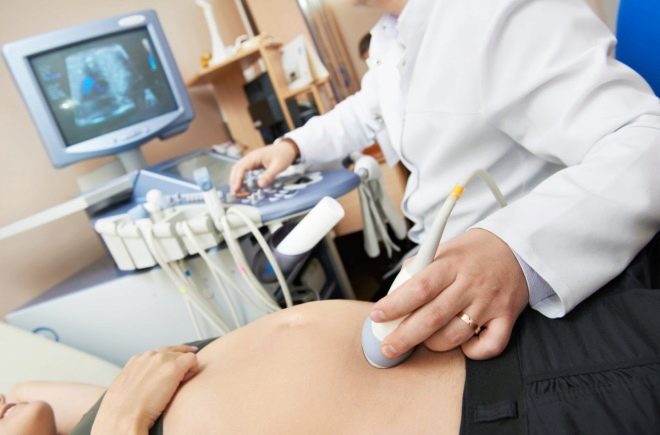
Dans des conditions stationnaires stériles, une femme est percée à travers la paroi abdominale devant l'endroit où le cordon ombilical repose sur le placenta. Une telle ponction permet de faire la collecte de sang de cordon.
1 à 2 ml suffisent généralement Dans certains cas, le volume de sang de cordon prélevé est augmenté à 5 ml. L'anesthésie, qui a si peur des femmes enceintes, n'est pas nécessaire. Assez d'anesthésie locale.
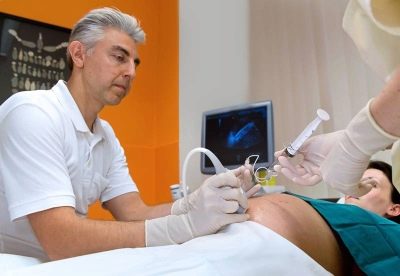
Afin de mieux comprendre comment se sent la miette, l'ensemble de la procédure est accompagné d'une observation continue de lui par le biais du capteur du scanner à ultrasons. L'ensemble du processus de ponction est surveillé, l'observation se poursuit pendant un certain temps après l'achèvement de la cordocentèse.
Si la cordocentèse est pratiquée à long terme, après 29 semaines, une cardiotocographie supplémentaire (CTG) est réalisée de manière synchrone avec une échographie. Cela vous permet d'obtenir une image plus détaillée de ce qui se passe dans l'utérus.
Une longue aiguille de ponction est introduite pour contourner le placenta, sauf indication contraire, dans la région du cordon ombilical et du placenta. Pour les manipulations, on utilise des dispositifs spéciaux dans lesquels l'adaptateur de ponction est connecté à un capteur à ultrasons, l'aiguille est située dans la main d'un médecin et le capteur dans l'autre.
Parfois, la cordocentèse est réalisée par une méthode à deux aiguilles, tandis que le liquide amniotique est également pris. La séquence d'actions implique l'échantillonnage primaire de liquide amniotique, puis la fixation de la deuxième aiguille pour la déplacer dans les vaisseaux ombilicaux et prélever du sang de cordon pour analyse. Avec la méthode de l'aiguille unique, il y a une aiguille pour prendre de l'eau et du sang de cordon.
Environ un jour ou plus, si les circonstances l'exigent la femme sera sous la surveillance de médecins, observant le repos au lit. Après cela, elle peut rentrer chez elle et attendre les résultats du laboratoire de génétique. Et ici la question la plus importante est de savoir combien de temps cela prendra.
La cordocentèse est l'une des méthodes les plus rapides de diagnostic invasif, car elle ne nécessite pas de culture à partir d'un échantillon placé dans un incubateur, car le sang est le produit fini. L'étude ne prend pas plus d'une semaine et demie.
Préparation à la procédure
Se préparer à l'avance au cordocentèse n'est pas nécessaire.De la future mère n'est pas nécessaire ni un régime ni d'autres mesures préliminaires, sauf pour la livraison des tests obligatoires pour ce cas. Ils sont libérés immédiatement après que la décision sur la cordocentèse a été prise. Une femme doit les remettre avant le jour de la manipulation prévue.
Il est généralement recommandé d'effectuer un "ensemble" standard d'analyses de laboratoire: analyses d'urine et de sang, recherche du statut sanguin de RW et du VIH, des hépatites B et C et des sécrétions vaginales pour la détermination de la microflore.
Après l’hospitalisation, un expert en échographie est tout d’abord réalisé. Son rôle est de: établir l'emplacement du bébé, du placenta, du cordon ombilical.
Si le «siège bébé» est situé sur le mur du fond, la cordocentèse sera plus longue et plus difficile. Cela nécessitera une certaine expérience de la part du médecin afin de ne pas blesser le bébé avec une aiguille. Par conséquent, la tactique et la stratégie sont déterminées à l’avance par le médecin sur la base d’une échographie détaillée.
Capacités de diagnostic
Les possibilités de cordocentèse sont larges. La procédure permet de déterminer avec une grande précision Est-ce que l'enfant a l'une des pathologies suivantes:
- Anomalies chromosomiques associées à la violation du nombre de chromosomes dans une paire particulière. Un nombre inapproprié de chromosomes dans 21 paires entraîne le syndrome de Down, dans 18 paires - syndrome d'Edwards, dans 13 paires - syndrome de Patau, etc. Le caryotypage vous permet de détecter un caryotype mixte du fœtus, un ensemble de chromosomes double ou triple.
- Maladies héréditaires non associées à des perturbations chromosomiques. En médecine, on connaît environ des milliers de ces maladies et on peut en détecter environ 950 en utilisant les méthodes les plus précises: la fibrose kystique la plus répandue, la dystrophie de Duchenne, la granulomatose chronique, la «maladie royale» - hémophilie, etc.
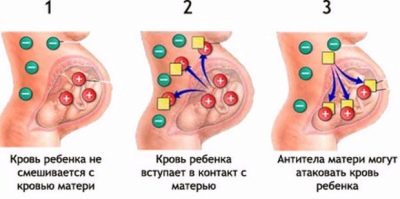
- Conflit Rhésus Sévère, au cours duquel l’enfant peut développer un GBP (maladie hémolytique). Si les facteurs Rh (moins souvent le groupe sanguin) de la mère et de l’enfant sont différents et que la mère est Rh-négative, alors commence le conflit immunitaire au cours duquel les anticorps contenus dans le sang de la mère cherchent littéralement à détruire les globules rouges du fœtus, indique le test sanguin pour le titre en anticorps.
- Il est impossible de confirmer la SSP, même à l'échographie, même si un diagnostiqueur expérimenté peut voir certains signes d'un conflit. Pour donner une réponse exacte, quelle que soit la gravité de l'état de l'enfant, seule la cordocentèse peut être utilisée.
- Le sang de cordon détermine le groupe et le facteur Rh de l'enfant, détermine le niveau de bilirubine, indique si l'enfant est atteint de maladie hémolytique et sous quelle forme.
Infections intra-utérines
Si le résultat de l'analyse confirme que l'enfant a une certaine pathologie, alors ceci est considéré comme assez fiable, mais si le résultat de la cordocentèse réfute les soupçons, il n'y a aucune garantie que le bébé soit en bonne santé à 100%, hélas, toutes les pathologies génétiques connues de la médecine .
Cependant Les garanties de santé à 100% ne sont fournies par aucun diagnostic.et même après l'accouchement, la question de la santé des miettes peut rester ouverte.
Quand le diagnostic est-il contre-indiqué?
Comme toute autre procédure de diagnostic, la cordocentèse a certaines contre-indications, en présence de laquelle le diagnostic ne sera pas posé par une femme:
- L’examen est temporairement différé en raison de maladies infectieuses chez la femme enceinte, d’une augmentation de la température de son corps, d’une exacerbation des maladies chroniques, et du type d’organe ou de système affecté.
- La procédure ne peut pas être effectuée lorsqu'une femme présente des lésions cutanées au niveau de l'abdomen, dermatologiques, infectieuses ou autres, en particulier à l'endroit où la ponction est supposée être pratiquée. Premièrement, la femme devra subir un traitement et se débarrasser des affections cutanées.
- La cordocentèse ne peut pas être faite si une femme est diagnostiquée avec une menace de fausse couche.Ce ne sont pas seulement des écoulements sanguins ou semblables à des saignements vaginaux, mais également des signes que seuls les médecins voient - à l'échographie, il s'agit d'un épaississement et d'un épaississement de la paroi utérine, d'un décollement partiel du placenta, d'un examen «manuel» - lissage et raccourcissement du col de l'utérus.
- Si une femme a des problèmes de col de l'utérus, qu'il soit court ou long, son pharynx interne ou externe est légèrement ouvert, la femme est non seulement menacée de fausse couche, mais souffre également d'une insuffisance cervicale, la cordocentèse n'est pas recommandée.
- Il est impossible de réaliser un diagnostic invasif avec le placenta previa, qui est complet.
- Les tumeurs, les kystes et les fibromes utérins sont également une contre-indication complète à la ponction du cordon ombilical.
Complications possibles
La probabilité de complications au cours de la cordocentèse existe. Une femme a prévenu à leur sujet à l'avance. Et seulement après avoir pris connaissance de toutes les conséquences théoriquement possibles, on lui proposera de signer un consentement éclairé à la procédure ou à son rejet.
Les gens pensent généralement que les diagnostics invasifs sont très dangereux pour un enfant et que ces manipulations se produisent presque par l’une des extrémités lors d’une fausse couche et de la mort d’un bébé.
En fait les dommages causés aux procédures de diagnostic invasives sont grandement exagérés. En effet, le risque que les membranes fœtales soient infectées à la suite d'une ponction est le même que le risque de fausse couche ultérieure, mais selon les statistiques médicales officielles, il est d'environ 5%.
En réalité, une fausse couche survient dans environ 1,5% à 2% des cas. Le reste des femmes parvient à fournir des soins médicaux appropriés en temps voulu et finit par tomber enceinte.
Parmi les autres complications possibles de la cordocentèse sont:
- Saignements post-traumatiques causés par l'exposition au cordon ombilical lors de la ponction. Si des adaptateurs de perforation avec des aiguilles de grand diamètre ont été utilisés, cette probabilité augmente. Si le saignement ne dure pas plus de quelques minutes après la fin de la manipulation, cela est considéré comme normal. Des saignements plus longs nécessitent des soins urgents et qualifiés.
- La formation d'hématomes au site de ponction. Cela peut établir une échographie, qui sera effectuée un peu plus tard. N'ayez pas peur, car les petits hématomes n'interfèrent pas avec le développement et la croissance du bébé, les fonctions du placenta ne sont pas altérées.
- Le sang de l'enfant pendant la cordocentèse et dans les premières minutes qui suivent son entrée dans le sang de la mère. Cela peut provoquer un conflit immunitaire chez la mère.
- La détérioration du bien-être de l'enfant. Cette complication a la caractéristique physiologique de tous les vaisseaux, y compris le cordon ombilical, au spasme lors de la blessure.
Lorsque les vaisseaux du cordon ombilical sont perforés, un spasme de la circulation sanguine se développe et l'enfant peut alors commencer à ressentir un manque aigu d'oxygène.
À l’échographie ou au CTG, cela s’exprime en bradycardie - le cœur de bébé commence à battre plus lentement. Le plus souvent, le corps de l'enfant peut compenser ce manque d'oxygène.
Si avant la future cordocentèse, on diagnostiquait chez la future maman une insuffisance placentaire, une hypoxie fœtale, de tels spasmes physiologiques, ils pouvaient provoquer de graves troubles.
Les risques d'évolution défavorable augmentent si la femme cachait au médecin toute maladie chronique, si une étude préliminaire sur l'échographie était mal réalisée et si les qualifications du médecin pratiquant la cordoenthésie laissent beaucoup à désirer.
Plus la gestation est courte au moment de la piqûre, plus le risque de conséquences tragiques graves est élevé - la mort du bébé.
Les conséquences peuvent être graves si lors de la cordocentèse, il se produit un mélange de sang de la mère et du fœtus, différent dans les accessoires rhésus lors d'un conflit déjà existant. L’immunité maternelle répond immédiatement à cette situation en libérant une grande quantité d’anticorps. L’enfant peut mourir in utero ou naître avec de graves lésions toxiques du foie et du cerveau.
Rarement, mais il arrive qu’une longue aiguille de ponction blesse mécaniquement le fœtus et provoque la rupture du liquide amniotique. La cordocentèse est plus dangereuse pour l'enfant que pour sa mère, et par conséquent une femme a toujours le temps de peser tous les risques et d'accord ou en désaccord sur une procédure invasive.
Probabilité d'erreur
La possibilité d'erreur dans la cordocentèse est faible, mais elle est présente et est principalement associée au facteur humain. Si, pour une raison quelconque, le médecin commet des erreurs techniques lors de la ponction, l'analyse peut ne pas inclure du sang de fœtus pur, mais un mélange de son sang et de son sang maternel. Les résultats ne seront alors pas fiables. Si la clôture est effectuée correctement et correctement, la précision du diagnostic est d'environ 99%.
Le test erroné est généralement faussement négatif (le fœtus est atteint d’une maladie mais l’analyse ne l’a pas confirmée), ce qui peut être dû à l’utilisation de réactifs de mauvaise qualité ou périmés par les techniciens de laboratoire. Ce pourcentage d'erreur ne dépasse pas 0,02%.
Alternative
Le diagnostic ADN prénatal de la pathologie chromosomique est une alternative idéale aux méthodes invasives. L'analyse est sans danger pour le fœtus et la grossesse, elle est effectuée à partir de la 9ème semaine de grossesse.
Juste faire don de votre sang veineux, vous pouvez déterminer le risque de développer le syndrome de Down et d’autres anomalies chromosomiques chez le fœtus, ainsi que le sexe de votre enfant à naître.
L’analyse est basée sur le fait que 5 à 10% de l’ADN fœtal circule dans le sang de la mère et que ce test extrait de l’ADN fœtal du sang d’une femme enceinte, qui est analysé à l’aide des technologies les plus récentes. Cette analyse est payante et coûte en principe plus de 30 000 rands.
Les avis
Ceux qui décident simplement d’accepter ou non le passage de la cordocentèse devraient être plus attentifs aux commentaires laissés par les femmes enceintes sur divers forums de dames et de parents.
Très souvent, vous pouvez rencontrer des critiques selon lesquelles la procédure a été perdue. L'analyse a échoué, car les chercheurs n'ont pas réussi à «faire pousser certaines cellules» en laboratoire. De toute évidence, les mères qui ont rédigé de telles critiques ont confondu amniocentèse et cordocentèse, c’est-à-dire qu’elles ne comprenaient pas vraiment quoi et comment elles avaient été prises pour analyse.
Au cours de l'amniocentèse, les cellules épithéliales du bébé, présentes dans le liquide amniotique, sont en effet cultivées en laboratoire depuis assez longtemps et rien ne garantit que le nombre de cellules dans les eaux analysées sera suffisant pour qu'elles se développent dans des milieux nutritifs. Lors de la cordocentèse, rien ne pousse nulle part. Le sang est simplement envoyé pour analyse génétique.
Par conséquent, obtenir le résultat «l'analyse a échoué» avec cette méthode ne semble pas être une possibilité. Compte tenu de cette confusion, il sera plus facile de déterminer quels examens donnent une image plus précise de la procédure.
En général, les femmes enceintes soutiennent que tout se passe bien. Le moment le plus embarrassant est l’attente d’une piqûre, elle est psychologiquement difficile pour la plupart des femmes enceintes. Selon les femmes, l'étude ne dure pas longtemps - de 10 à 20 minutes. Après une journée, il est tout à fait possible de rentrer à la maison.
Selon les examens, les résultats de l'analyse sont différents - à la fois négatifs et, hélas, positifs, lorsque la maladie est effectivement confirmée. Il y a moins de femmes qui décident ensuite de quitter l'enfant que celles qui décident d'utiliser le droit légal de mettre fin à une grossesse pour des raisons médicales. C'est une décision difficile et difficile, juger quelqu'un pour tel ou tel choix est une tâche ingrate.
L’essentiel est que l’analyse, selon les femmes elles-mêmes, permette d’apporter de la clarté, d’autres méthodes n’étant que tourmentées par des conjectures dont souffrent les systèmes nerveux de la mère et du fœtus.
Pour plus d'informations sur le déroulement de la cordocentèse, voir la vidéo suivante.