Canal artériel ouvert (DAO) du cœur chez les enfants
La structure et le travail du cœur chez le fœtus diffèrent du fonctionnement de cet organe chez l'enfant après la naissance et chez l'adulte. Tout d'abord, le fait que dans le cœur du bébé qui est dans le ventre de la mère, il y a des trous et des conduits supplémentaires. L'un d'eux est le canal artériel, qui devrait normalement se fermer après la naissance, mais cela ne se produit pas chez certains bébés.
Quel est le canal artériel ouvert chez les enfants
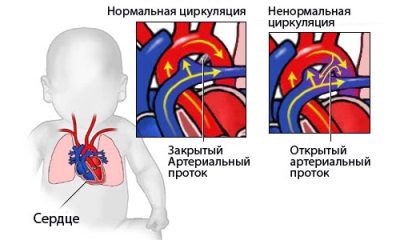
Le canal artériel ou Botallovym est un vaisseau présent au cœur du fœtus. Le diamètre d’un tel récipient peut aller de 2 à 10 mm et sa longueur de 4 à 12 mm. Sa fonction est la liaison de l'artère pulmonaire avec l'aorte. Cela est nécessaire pour que le sang transfère les poumons, car ils ne fonctionnent pas pendant le développement fœtal.
Le canal se ferme à la naissance de l'enfant et se transforme en un cordage infranchissable pour le sang, constitué de tissu conjonctif. Dans certains cas, la fermeture du canal ne se produit pas et cette pathologie est appelée canal artériel ouvert ou PAP abrégé. Il est diagnostiqué chez l'un des 2000 bébés, et cela se produit chez près de la moitié des bébés prématurés. Selon les statistiques, un tel défaut chez les filles se produit deux fois plus souvent.
Un exemple de ce qui ressemble à un PDA sur une échographie, que vous pouvez voir dans la vidéo suivante.
Quand dois-je fermer?
Chez la plupart des bébés, la fermeture du canal entre l'artère pulmonaire et l'aorte se produit au cours des deux premiers jours de la vie. Si le bébé est prématuré, le taux de fermeture du canal est considéré jusqu'à huit semaines. L'OAP est diagnostiqué chez les enfants chez lesquels le canal de Botallov est laissé ouvert après l'âge de 3 mois.
Pourquoi tous les nouveau-nés ne ferment-ils pas?
Une prématurité est souvent diagnostiquée chez une pathologie telle qu'une PDA, mais les raisons exactes pour lesquelles le canal reste non fermé ne sont pas encore identifiées. Les facteurs provocants incluent:
- L'hérédité.
- Faible masse du nouveau-né (moins de 2500 g).
- La présence d'autres malformations cardiaques.
- Hypoxie au cours du développement prénatal et de l’accouchement.
- Syndrome de Down et autres anomalies chromosomiques.
- La présence de la mère du diabète.
- La rubéole chez une femme pendant la gestation.
- Effets des radiations sur les femmes enceintes.
- L’utilisation de l’alcool maternel futur ou de substances ayant un effet narcotique.
- Médicaments, affectant négativement le fœtus.
Hémodynamique avec PDA
Si le canal ne grossit pas, alors, en raison de la pression plus élevée dans l'aorte, le sang de ce grand vaisseau entre dans l'artère pulmonaire en rejoignant l'artère pulmonaire, rejoignant le volume sanguin du ventricule droit. En conséquence, le sang pénètre davantage dans les vaisseaux sanguins des poumons, ce qui provoque une augmentation de la charge sur la circulation pulmonaire, ainsi que sur le cœur droit.
Les phases
Dans le développement des manifestations cliniques de la PDA passe par trois phases:
- Adaptation primaire. Ce stade est observé chez les enfants des premières années de vie et se caractérise par une clinique prononcée, en fonction de la taille du canal ouvert.
- Compensation relative. A ce stade, la pression dans les vaisseaux pulmonaires diminue et dans la cavité du ventricule droit - augmente. Le résultat sera une surcharge fonctionnelle du côté droit du cœur. Cette phase est observée à l'âge de 3-20 ans.
- Sclérosante des vaisseaux pulmonaires. À ce stade, l'hypertension pulmonaire se développe.
Signes de
Chez les bébés de la première année de vie, l’APO se manifeste:
- Palpitations.
- Essoufflement.
- Prise de poids mineure.
- Peau pâle.
- Transpiration.
- Fatigue accrue.
La gravité du défaut est affectée par le diamètre du conduit. Si elle est petite, la maladie peut continuer sans aucun symptôme. Lorsque la taille du vaisseau est supérieure à 9 mm chez les bébés nés à terme et à plus de 1,5 mm chez les prématurés, les symptômes sont plus prononcés. Ils sont rejoints par:
- Toux
- Enrouement.
- Bronchite et pneumonie fréquentes.
- Lag en développement.
- Perte de poids
Si la pathologie n'a pas été révélée avant l'année, alors les enfants plus âgés présentent les signes suivants de PDA:
- Problèmes respiratoires avec peu d'effort (fréquence accrue, sensation de manque d'air).
- Infections fréquentes du système respiratoire.
- Cyanose de la peau des pieds.
- Pas assez de poids pour votre âge.
- L'émergence rapide de la fatigue lors du déplacement de jeux.
Danger
Lorsque le canal de Botallov n'est pas fermé, le sang de l'aorte pénètre dans les vaisseaux pulmonaires et les surcharge. Cela menace le développement progressif de l'hypertension pulmonaire, de l'usure cardiaque et d'une diminution de l'espérance de vie.
Outre l'impact négatif sur les poumons, la présence de la PDA augmente le risque de complications telles que:
- La rupture aortique est une maladie mortelle.
- L'endocardite est une maladie bactérienne avec des dommages valvulaires.
- Crise cardiaque - la mort du muscle cardiaque.
Si le diamètre du canal ouvert est important et qu'il n'y a pas de traitement, l'enfant commence alors à développer une insuffisance cardiaque. Il se manifeste par un essoufflement, une respiration rapide, un pouls élevé, une diminution de la pression artérielle. Cette condition nécessite un traitement immédiat à l'hôpital.

Diagnostics
Pour identifier l’utilisation de l’UAP enfant:
- Auscultation - le médecin écoute le rythme cardiaque du bébé à travers la poitrine, déterminant le bruit.
- Ultrasons - cette méthode détecte un canal ouvert et si l’étude est complétée par un doppler, elle est alors en mesure de déterminer le volume et la direction du sang, qui est évacué par le PDA.
- Rayons X - une telle étude déterminera les changements dans les poumons, ainsi que les limites cardiaques.
- ECG - les résultats révéleront une charge accrue sur le ventricule gauche.
- Chambre de sondage du cœur et des vaisseaux sanguins - un tel examen détermine la présence d’un canal ouvert à l’aide du contraste et mesure également la pression.
- La tomodensitométrie est la méthode la plus précise souvent utilisée avant une intervention chirurgicale.
Traitement
Le médecin détermine les tactiques de traitement en tenant compte des symptômes du défaut, du diamètre du conduit, de l'âge de l'enfant, de la présence de complications et d'autres pathologies. La thérapie OAP peut être un traitement médicamenteux ou chirurgical.
Traitement conservateur
Pour lui a eu recours à des manifestations cliniques inexprimées du vice et à l'absence de complications. En règle générale, le traitement des bébés chez qui l'AOA est identifié immédiatement après l'accouchement est le premier médicament. Enfant peut être assigné anti-inflammatoire signifie, par exemple, l'ibuprofène ou l'indométacine. Ils sont plus efficaces dans les premiers mois après la naissance, car ils bloquent les substances qui empêchent le canal de se fermer de manière naturelle.
Les diurétiques et les glycosides cardiaques sont également prescrits pour réduire la charge sur le cœur des bébés.
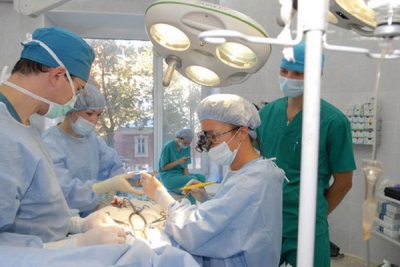
Opération
Ce traitement est le plus fiable et est:
- Cathétérisme du conduit. Cette méthode de traitement est souvent utilisée après 12 mois. Il s’agit d’une manipulation sûre et suffisamment efficace, qui consiste essentiellement à introduire un cathéter dans la grande artère de l’enfant, qui est ensuite introduite dans l’OAP pour installer un obturateur à l’intérieur du conduit (un dispositif bloquant le flux sanguin).
- Pansement du conduit lors d'une chirurgie ouverte. Ce traitement est souvent effectué à l'âge de 2 à 5 ans.Au lieu d'habiller, il est possible de fermer le conduit ou de serrer le vaisseau à l'aide d'une pince spéciale.
Tous ces termes semblent un peu effrayants, mais pour ne pas avoir peur, vous devez savoir ce que votre enfant va faire et comment cela va se passer. Dans la vidéo suivante, vous pouvez voir comment le obturateur est installé dans le conduit en pratique.
Les indications pour une intervention chirurgicale dans la DAO sont les suivantes:
- Le traitement médicamenteux était inefficace.
- L'enfant présente des symptômes de stagnation du sang dans les poumons et la pression dans les vaisseaux pulmonaires a augmenté.
- L'enfant souffre souvent de pneumonie ou de bronchite difficile à traiter.
- L'enfant a développé une insuffisance cardiaque.
L'opération n'est pas prescrite pour les maladies graves des reins ou du foie, ni dans les cas où le sang n'est pas projeté de l'aorte mais dans l'aorte, signe d'une lésion grave des vaisseaux pulmonaires non corrigée chirurgicalement.
Prévisions
Si le canal de Botallov ne ferme pas au cours des trois premiers mois, cela se produit très rarement seul. Un enfant né avec un PDA reçoit un médicament pour stimuler la croissance excessive du canal, qui correspond à 1 à 3 cycles d’injections d’anti-inflammatoires. Dans 70 à 80% des cas, ces médicaments aident à éliminer le problème. En raison de leur inefficacité, un traitement chirurgical est recommandé.
L'opération aide à éliminer complètement le défaut, à faciliter la respiration et à restaurer la fonction pulmonaire. La mortalité au cours de l'intervention chirurgicale dans l'OAP atteint jusqu'à 3% (presque aucun cas mortel ne survient chez les bébés nés à terme) et, chez 0,1% des enfants opérés, le canal rouvre après quelques années.
Sans traitement, peu d'enfants nés avec un grand ANP ont plus de 40 ans. Le plus souvent, ils présentent dès la deuxième ou troisième année de vie une hypertension pulmonaire irréversible. En outre, le risque d'endocardite et d'autres complications augmente. Alors que le traitement chirurgical fournit une issue favorable dans 98% des cas.
Prévention
Pour réduire le risque de SV chez un enfant, il est important:
- Pour la période de grossesse d'abandonner l'alcool et le tabagisme.
- Ne prenez pas de médicaments non prescrits par un médecin pendant la grossesse.
- Prendre des mesures pour se protéger contre les maladies infectieuses.
- S'il y a des malformations cardiaques dans la famille, consultez un généticien avant la conception.