Tout sur la césarienne
Dans les années 1980, la césarienne était une mesure du désespoir médical, et cette opération était utilisée en obstétrique uniquement lorsqu'il n'y avait pas d'autre issue. La part de la main-d'œuvre opérante représentait environ 2% du nombre total d'accouchements. Aujourd'hui, les césariennes représentent environ 15 à 20% des femmes enceintes, c'est-à-dire que presque un bébé sur cinq naît grâce aux efforts du chirurgien.
Dans cet article, nous vous expliquerons quelle est cette intervention chirurgicale, quand et à qui elle est effectuée, comment se déroule le processus de rétablissement et répondons aux questions les plus courantes des femmes enceintes et de celles qui ont récemment subi une césarienne.
Qu'est ce que c'est
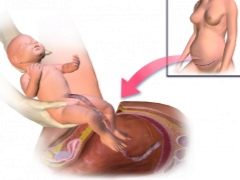
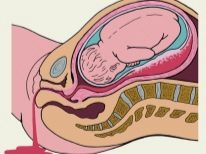
Le travail physiologique est le processus de la naissance d'un enfant par le tractus génital sous l'action des forces de poussée de l'utérus. Avec une césarienne, le bébé apparaît par une incision dans l'utérus. Exactement le même, le soi-disant chemin supérieur et enlevé le placenta.
L’histoire de cette opération est longue et très intéressante, ce qui est facile à deviner en analysant son nom: césarée «royale» et sectio «coupée» (du latin). La section royale, la section César, la section impériale - sont les noms d'une opération que les gens connaissent depuis l'Antiquité.
Le nom de cette manipulation a donné Guy Jules César. Il a publié un décret, qui ordonne de disséquer le ventre de toutes les femmes romaines enceintes qui sont mortes ou meurent, afin de sauver les bébés encore en vie. Tout le monde était sur la facture - dans les conditions de conquêtes constantes du Grand Empire Romain, les garçons et les filles étaient nécessaires. Le premier pourrait être un guerrier et le second - donner naissance à un guerrier.
Si vous croyez aux mythes grecs antiques, c’est ainsi que le célèbre guérisseur Esculapus est né. Son père Apollo l'a extrait du ventre de la mère décédée par une méthode de dissection. Il existe d'anciennes légendes japonaises et chinoises, ainsi que des mythes des peuples africains, dans lesquels il existe une description de la section coeliaque pour l'extraction d'un enfant.
Jusqu'au XVIe siècle, l'opération n'était pratiquée que sur des femmes mortes ou mourantes, qui ne pouvaient être sauvées. Le chirurgien français Ambroise Paré à la cour du roi a jugé César en direct, mais sans succès. Les points de suture de l'utérus ne sont pas imposés, croyant à tort qu'il peut pousser ensemble, comme un doigt coupé, lui-même. Tous ses patients mouraient. Ce n’est qu’au XIXe siècle que l’Italien Edouard Perrot a suggéré de donner aux femmes une chance de survivre et a commencé à enlever l’utérus à cette fin.
Au début du XXe siècle, les médecins ont commencé à coudre l'utérus, ce qui a considérablement réduit le taux de mortalité féminine. Et avec l'avènement des antibiotiques, l'opération est devenue assez ordinaire.
En obstétrique moderne, il existe deux types d'opérations:
- césarienne élective;
- césarienne d'urgence.
La première est faite selon les indications révélées pendant la grossesse, et la seconde est encore une mesure particulière du désespoir médical, elle est utilisée lorsque vous devez sauver la vie d'un enfant et d'une femme lors d'un travail compliqué.
Il existe également une petite césarienne pratiquée entre 18 et 22 semaines de grossesse en présence d'indications médicales urgentes pour un avortement, mais le travail n'est pas montré à une femme.À ce stade, il n'est plus possible de nettoyer l'utérus avec des instruments ni d'effectuer un avortement sous vide. L'accouchement artificiel est un danger pour la santé de la femme.
Qui est montré?
Lors du travail opératoire, le risque de complications pour la mère augmente de 12 à 14 fois par rapport au travail physiologique. C'est pourquoi le ministère de la Santé de Russie a élaboré une disposition à inclure dans les directives cliniques pour la césarienne en ce qui concerne les indications chirurgicales. La nécessité de cela a mûri depuis que le nombre de ces genres a augmenté.
Les experts estiment que l’usage généralisé des soins obstétricaux chirurgicaux a de nombreuses raisons: il s’agit également d’une augmentation de l’âge des femmes en travail (il y en a davantage qui viennent pour le premier enfant après 37 ans).40 ans), beaucoup de FIV est pratiquée, certains couples viennent même pour un deuxième ou troisième enfant ECO. Les femmes qui ont déjà eu une césarienne veulent de plus en plus redevenir mères, ne voulant pas se contenter d'un seul héritier de la famille. Les femmes sont devenues hypodynamiques et la liste des raisons pour donner naissance en salle d’opération a augmenté au cours des dernières années.
Aujourd'hui, la livraison chirurgicale de routine est effectuée dans les circonstances suivantes.
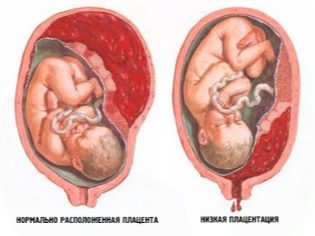
- Emplacement bas du placenta, sa présentation.
- Cicatrice amincie et insolvable sur l’organe génital de l’opération précédente, et non seulement obstétrique, mais aussi toute autre, si elle comprenait la suture de la paroi utérine.
- Signes de décollement placentaire, survenus prématurément.
- Plus de deux cicatrices sur le mur de l'utérus dans les antécédents médicaux personnels de la femme en travail.
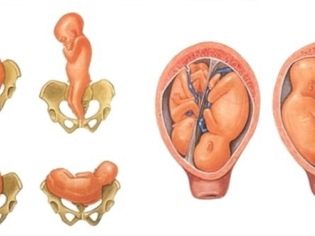
- La présence d'obstacles au mouvement de l'enfant dans le canal physiologique de naissance (étroitesse du bassin à partir de 2 degrés, os déformés du bassin, tumeurs de l'utérus, du col utérin, du vagin).
- Symphysite prononcée sévère.
- Ne convient pas à la naissance d'une manière naturelle de la position de l'enfant dans l'utérus (transverse, pelvienne, oblique, pied fessier). Dans certains cas, l’accouchement est possible et physiologiquement, mais seulement si le poids de l’enfant n’est pas supérieur à 3600 g.
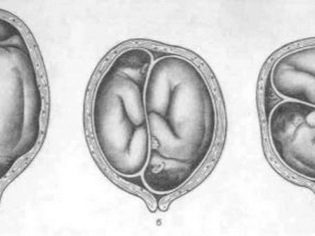
- La grossesse est jumelle, si un fœtus est situé dans la mauvaise position ou dans la présentation pelvienne, l'un des bébés est situé plus près de la sortie de l'utérus.
- Première naissance grave, après laquelle il y avait des lacunes à partir du troisième degré et au-dessus.
- Caractéristiques anatomiques - vagin étroit, utérus à deux cornes ou en forme de selle.
- Les jumeaux croisés, ainsi que les jumeaux identiques, qui sont dans la même vessie fœtale.
- Grossesse après FIV (à la discrétion du médecin).
- Retard du développement fœtal à partir du troisième degré. Ces enfants sont très faibles pour l'accouchement.
- Rénal - âge gestationnel 42 semaines ou plus. Une intervention chirurgicale est réalisée si l'induction du travail a été inefficace.
- Prééclampsie sévère (hypertension artérielle, œdème, signes de prééclampsie).
- L'impossibilité de forcer sans risque pour la santé - une telle action est contre-indiquée pour les femmes greffées d'un rein, atteintes de maladies du cœur, de vaisseaux sanguins et d'un décollement de rétine dans l'histoire.
- Manque d'oxygène chez l'enfant (selon l'échographie, CTG).
- L'herpès génital est primaire.
- Le VIH chez la mère, si elle n'a pas reçu de traitement anti-rétrograde.
- Violation de l'hémostase chez la mère et le fœtus.
- Malformations de l'enfant.
Pour un accouchement chirurgical d'urgence, d'autres indications sont fournies:
- écoulement d'eau à l'avance et une longue période anhydre en l'absence d'un résultat de la stimulation du travail;
- saignements développés;
- décollement placentaire avant la naissance
- menace de rupture utérine ou début de rupture;
- faiblesse générique primaire ou secondaire;
- embolie liquide amniotique;
- le développement d'un manque soudain d'oxygène du fœtus pendant l'accouchement;
- la mort de la femme en travail ou l'état d'agonie pour sauver l'enfant.
Lorsque des indications sont trouvées dans le processus de portage d'un enfant, la désignation d'une opération planifiée est considérée comme raisonnable, car en cas d'urgence, la probabilité de complications est toujours supérieure.
Est-il possible de faire comme souhaité?
Une césarienne de son propre chef, s’il n’ya pas de raison valable pour l’opération, est dite élective. Dans la pratique mondiale, ce phénomène prend de l'ampleur et aujourd'hui, les médecins de nombreux pays acceptent ces opérations moyennant des frais. Mais en Russie, c'est plus compliqué.
Dans les maternités, les cliniques et tous les centres périnatals qui fournissent une assistance gratuite dans le cadre de la police d’assurance maladie obligatoire, une césarienne facultative ne sera pas pratiquée pour ne pas exposer une femme en bonne santé, qui pourrait se donner naissance, à un risque déraisonnable et injustifié, uniquement parce que elle a peur de la douleur à la naissance.
Mais, selon les femmes, les options existent toujours, mais coûteuses. Celui qui a inventé la pratique médicale privée n’a pas perdu du tout - c’est rentable et rentable. Par conséquent, une femme qui n'accepte pas de supporter la douleur et la peur et de se donner la vie à n'importe quel prix peut se tourner vers des cliniques privées. Ainsi, les réseaux des cliniques «Mère et enfant», par exemple, en août 2018, ont demandé une césarienne facultative de 340 à 560 000 roubles (selon le médecin spécifique qui effectuera l'opération).
Avant de telles naissances, on offre à une femme un ensemble impressionnant de documents à signer, un autographe dans lequel elle refuse en substance toute demande relative à des risques éventuels, aux complications, aux conséquences, à la présence d’une cicatrice après la chirurgie et aux difficultés associées à l’accouchement.
Avantages et inconvénients
L'accouchement opérationnel a ses avantages et ses inconvénients, ce sur quoi une femme devrait savoir si elle va avoir une opération planifiée, et aussi si elle décide d'un COP électif.
Les avantages sont:
- pas de douleur générique, l'opération se déroule sous anesthésie générale ou rachidienne (parfois épidurale);
- la probabilité qu'une blessure à la naissance soit multipliée par dix;
- l'accouchement est rapide (25 à 45 minutes par rapport aux nombreuses heures de naissance d'un enfant accouchant physiologiquement);
- il est possible d'organiser un accouchement en partenariat tout en évitant de choquer ce qu'il a vu et en rejetant toute la nature féminine du père nouvellement créé;
- l'opération permet de naître d'un enfant qui, d'une autre manière, n'aurait tout simplement pas pu naître vivant et en bonne santé.
Considérons maintenant les inconvénients de la césarienne par rapport à l’accouchement physiologique.
- Récupération postopératoire plus longue et douloureuse. La vie après une césarienne aura de nombreuses limites.
- L’achèvement chirurgical de la grossesse n’est pas naturel et constitue donc un stress important tant pour l’enfant que pour la mère.
- L'enfant ne passe pas par les voies génitales, ne reçoit pas de la mère les bactéries nécessaires et bénéfiques qui facilitent son processus d'adaptation au nouvel environnement.
- Les anesthésiques, utilisés par l’anesthésiste, affectent également l’enfant.
- La présence d'une cicatrice sur l'utérus, ce qui peut compliquer les grossesses ultérieures.
- Forte probabilité d'infection, blessure mécanique pendant la chirurgie, erreur médicale, complications au début et à la fin de la période suivant la chirurgie.
Préparation
Le calendrier d'une opération d'urgence est difficile à prendre en compte et à prévoir. Dans n'importe quelle maternité, il est possible de réaliser un accouchement chirurgical selon les indications vitales dès que ces indications apparaissent. La préparation de la salle d'opération ne prendra pas plus de 10-15 minutes. Concernant la chirurgie envisagée, la décision finale est généralement prise entre 34 et 36 semaines de grossesse. À ce stade, les paramètres du bébé, le rapport entre sa taille et la taille du pelvis, sa position dans l’utérus et certains autres aspects de la grossesse deviennent évidents.
Si le témoignage était absolu dès le début de la grossesse (plus de deux cicatrices sur l'utérus, caractéristiques anatomiques de la structure de l'utérus, cicatrice insolvable, etc.), une décision distincte concernant la planification de l'opération n'est pas prise. C'est impliqué dès le début.
Dans les directives cliniques, le ministère russe de la Santé recommande de procéder à une opération d'accouchement prévue après 39 semaines de gestation. Selon les statistiques, l’enfant est viable entre 36 et 37 semaines, mais le risque d’insuffisance respiratoire chez le nouveau-né demeure et dure jusqu’à près de 39 à 40 semaines.
Les troisième, quatrième et suivantes césariennes peuvent être réalisées une semaine plus tôt, car l'état de la cicatrice s'aggrave à chaque enfant, ce qui entraîne une probabilité de divergence des tissus utérins le long de la cicatrice.
Plus tôt, soit 39 à 40 semaines, une césarienne peut être prescrite si les intérêts du fœtus l’exigent de toute urgence: il est dans un état d’hypoxie et subit un désavantage différent. En outre, les termes de l'opération définis précédemment peuvent être modifiés en raison du début des signes précurseurs d'une femme, avec une détérioration de son état.
À 38 semaines, la femme reçoit une recommandation, généralement hospitalisée 3 à 5 jours avant l'opération. La préparation commence:
- déterminer l'état du fœtus, sa taille par ultrasons, son poids, sa localisation dans l'utérus, sa localisation par rapport au placenta;
- faire des analyses à la future mère;
- Une conversation a lieu avec l'anesthésiste, qui doit identifier les éventuelles contre-indications à un type particulier d'anesthésie. Suite à cette conversation, la femme signe son consentement à un type particulier d'anesthésie.
Le jour de l'opération, la femme reçoit un lavement nettoyant et le pubis est rasé. Il est recommandé de porter des bas de compression ou de bander les jambes avec des bandages élastiques avant la chirurgie. Cela aidera à éviter les varices et la thromboembolie après.
Technique de
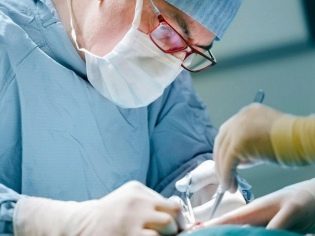
Il existe plusieurs méthodes de césarienne. Le chirurgien est libre de choisir celui qui considère plus acceptable et sûr dans une situation donnée.
L'opération commence par l'anesthésie. Une femme entre dans la salle d'opération, où tout est prêt. L'anesthésiste injecte des médicaments par voie intraveineuse puis par introduction de la sonde trachéale (avec anesthésie générale) ou effectue une injection d'analgésiques dans l'espace épidural ou sous-arachnoïdien de la colonne lombaire. Dans le premier cas, la femme s’endort instantanément. Dans le second cas, il reste conscient tout au long de l'opération, seule la partie inférieure du corps perd sa sensibilité.
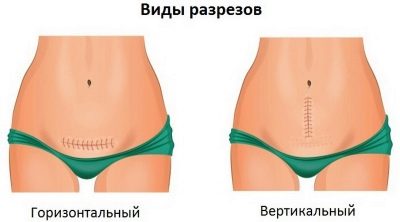
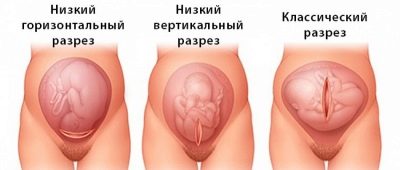
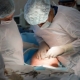
Dès que l'anesthésiste s'assure que le patient ne ressent pas la douleur, il permet aux chirurgiens de commencer à travailler. Les coupes sont de deux types: horizontal et vertical. Une césarienne programmée est généralement réalisée avec une dissection horizontale de la paroi abdominale antérieure dans le segment utérin inférieur, juste au-dessus de la ligne pubienne. Cette coupe s'appelle la section Pfannenstiel.
La section verticale allant du nombril au centre de la ligne pubienne est appelée caporal et est utilisée très rarement, principalement pendant les opérations d'urgence, lorsqu'il est urgent de retirer le bébé le plus rapidement possible.
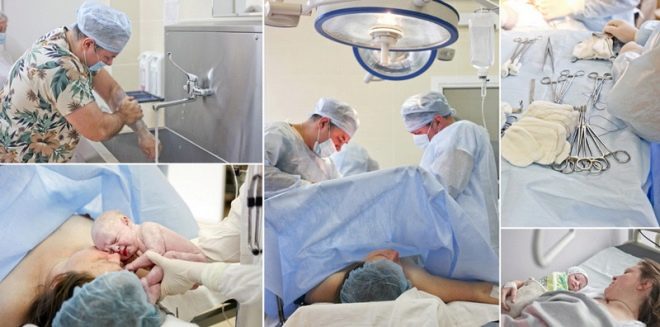
Les étapes de l'opération dans leur ensemble ressemblent à ceci:
- soulagement de la douleur;
- dissection de la paroi abdominale antérieure et expansion ou incision du tissu musculaire et du tissu sous-cutané (selon la méthode préférée par le chirurgien);
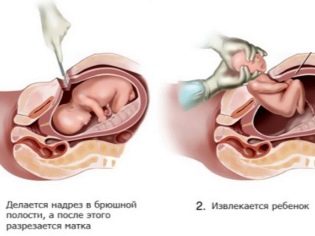
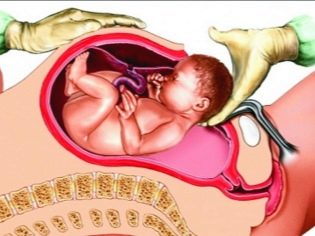
- incision dans le tissu utérin;
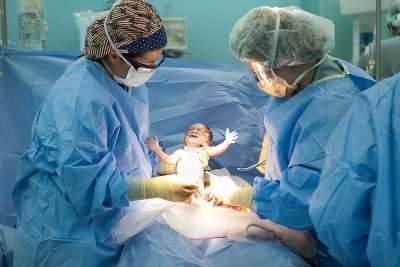
- récupération des enfants;
- coupe du cordon ombilical;
- la saisie de "sièges pour enfants";
- suturer toutes les incisions.
L'opération dure en moyenne 25 à 45 minutes. La deuxième césarienne ou les suivantes peuvent durer un peu plus longtemps, car les médecins doivent exciser la vieille cicatrice et en former une nouvelle.
Classique
La césarienne classique est réalisée selon l'une des deux méthodes de dissection.Pour la plupart, cela implique une incision de Pfannenstiel, une incision semi-lunaire de Diannar ou une dissection externe et un enlèvement manuel du tissu musculaire, suivis d'une dissection du péritoine et de la paroi utérine selon Gusakov. En plus des méthodes ci-dessus, au choix personnel du médecin peut être effectuée:
- bas corporel;
- Coupes en forme de T ou en forme de J;
- fond transversal.
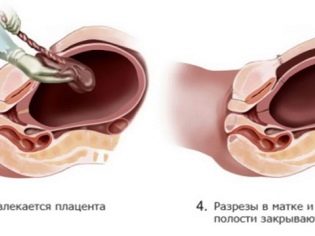
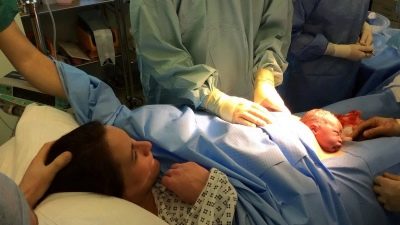
Ayant accès à la cavité utérine, le médecin perfore la vessie fœtale, draine le liquide amniotique, insère 4 doigts de la main droite dans l'utérus à travers l'incision et les dirige vers l'arrière de la tête du bébé. Peu à peu, il aide la tête à entrer dans la coupe. Ensuite, les épaules avant et arrière sont doucement retirées, elles sortent complètement le bébé, la saisissant sous les bras.
Le cordon ombilical est coupé et l'enfant est transmis au pédiatre, au néonatologiste ou à l'infirmière du service de pédiatrie. Le placenta est séparé manuellement après l'administration intraveineuse d'ocytocine. L'utérus est suturé dans la cavité abdominale ou à l'extérieur. Cette question reste complètement à la discrétion du médecin.
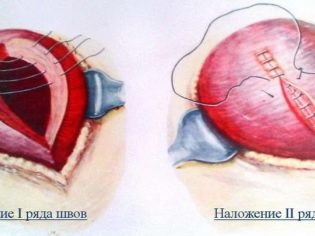
Une suture à deux rangées ou à une rangée est appliquée sur l'utérus avec un matériau auto-absorbable, toutes les incisions sont suturées séparément et l'opération est complétée par l'imposition de sutures externes ou d'agrafes métalliques à partir d'un alliage médical spécial.
Selon Stark
Il y a plus de 20 ans, le chirurgien israélien Michael Stark a présenté sa méthode, qui semble moins traumatisante que la césarienne classique. Dans un certain nombre de pays, dont la Russie, la section Stark a ses partisans et ses opposants. Au cours de l'opération, le chirurgien ne devra pratiquer que deux incisions: la peau de l'abdomen et l'utérus. Tout le reste n'est pas sujet à des incisions chirurgicales, les muscles et la couche sous-cutanée sont déplacés par le médecin sur le côté, jusqu'à atteindre l'enfant. Ensuite, il n'est pas nécessaire de suturer ces couches et la récupération est moins compliquée.
Une méthode plus bénigne a ses propres contre-indications, notamment: la présence de fibromes, de gros vaisseaux sanguins, de veines. Même si le chirurgien a commencé à traverser Stark, il peut y mettre fin si au moins une des contre-indications est révélée.
Lent COP
La césarienne lente est une méthode fondamentalement nouvelle d'exécution d'une opération d'accouchement. C'est une sorte de compromis entre un accouchement chirurgical et naturel. Les médecins pratiquent une très petite incision dans l'utérus et injectent de l'ocytocine, provoquant des contractions. L'enfant a la possibilité de naître presque naturellement, mais pas par les voies génitales, mais par une incision dans l'abdomen.
La méthode est déjà pratiquée par des médecins russes, mais jusqu'à présent, les médecins qui entreprennent une telle opération ne se trouvent pas dans tous les centres périnatals et maternités.
Caractéristiques de récupération
La première femme qui est passée de la catégorie des femmes enceintes à celle des femmes en travail accède à l’unité de soins intensifs ou aux soins intensifs s’il ya des complications. Elle est surveillée de près, sa tension artérielle, sa température sont mesurées, des analgésiques et des agents réducteurs sont injectés, ainsi que des antibiotiques si nécessaire. Après 5 heures, une femme, s'il n'y a pas de conséquences négatives, est transférée dans un service régulier.
Là-bas, après quelques heures, elle devrait commencer à tourner sur le côté, vous pourrez vous asseoir. Il est important de se comporter calmement, sans mouvements brusques, pour ne pas blesser les coutures. Les maux de tête après une anesthésie sont assez naturels, surtout après une anesthésie épidurale. La douleur dans l'abdomen soulage les analgésiques, qui sont administrés dans les 2-3 premiers jours.
La période postopératoire est très importante pour la récupération ultérieure. Il n'y a rien de superflu dedans. Toutes les recommandations sont importantes et visent à minimiser le risque de complications.
Pouvoir
Le premier jour après la chirurgie, vous ne pouvez pas manger, vous pouvez seulement boire, mais pas plus d'un litre et demi de liquide par jour. Une eau potable parfaite sans gaz avec un peu de jus de citronLe deuxième jour, une femme peut manger du bouillon secondaire de poulet ou de bœuf, des croûtons blancs, cuits à la maison sans sucre, sans sel, sans arômes ni épices. Vous pouvez manger de la purée de pommes de terre sans beurre, boire du jus de pomme avec modération. Le troisième jour, une femme peut manger de la bouillie (à l'exception de la bouillie d'orge et de riz), boire de la compote, du kéfir. Une table commune est autorisée à partir du quatrième jour après l'opération.
En outre, le régime alimentaire n'est pas très différent de celui des mères allaitantes après un accouchement naturel. Il est important d'éviter la constipation. Par conséquent, pendant 3 à 4 jours, une femme en travail, en l'absence de selle, reçoit un lavement ou se voit prescrire des suppositoires ou des microclysters à la glycérine.
Puis-je m'allonger sur le ventre?
Après l’accouchement physiologique et après la césarienne, les médecins non seulement ne l’interdisent pas, mais s’en félicitent également, car cette posture favorise une récupération plus rapide de l’élasticité des muscles abdominaux et a un effet positif sur les contractions utérines.
Dès qu'une femme cesse de ressentir une douleur intense, elle peut se retourner et s'allonger hardiment sur son ventre. Cette position contribue à la prévention de la fistule et des adhérences, vous permet de vous mettre rapidement en forme, d’éliminer un ventre affaissé, et de faire face plus rapidement à la divergence des muscles abdominaux (diastasis). Entre autres choses, cette posture améliore le fonctionnement de l'estomac et des intestins, est la prévention de la constipation et de l'enflure.
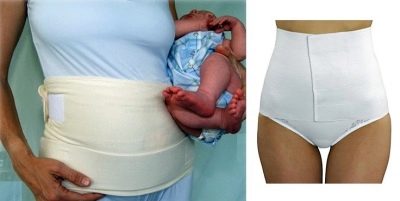
Bandage
Selon les momies et les médecins, le pansement postopératoire accélère considérablement la récupération et contribue à une guérison plus rapide des cicatrices puisqu'il soulage une partie de la charge des muscles abdominaux et du bas du dos blessés au cours de l'opération.
Le port d'un pansement n'est pas considéré comme obligatoire, une femme peut décider de l'utiliser ou non. Ceintures, corsets et autres appareils orthopédiques vous aideront à choisir un médecin.
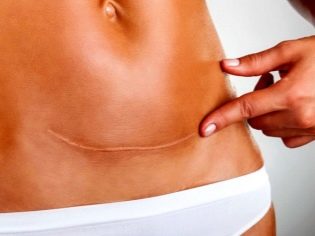
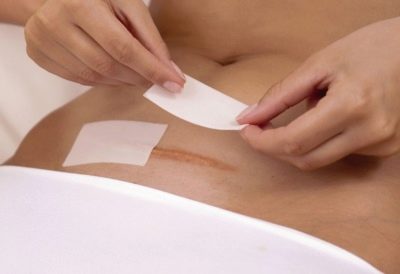
Quand les points de suture guérissent-ils?
La cicatrice externe guérit environ trois semaines après la chirurgie. Les points de suture sont retirés pendant 8 à 9 jours. À la maison, la femme devrait continuer à traiter les points de suture, sécher la plaie postopératoire avec du peroxyde d'hydrogène et la lubrifier autour de celle-ci avec de la peinture verte pour éviter toute contamination bactérienne.
Les coutures internes achèvent leur formation primaire deux mois après la chirurgie, la formation finale de la cicatrice interne sur l'organe reproducteur est terminée 2 ans après la chirurgie.
Complications possibles
La césarienne ne peut pas être considérée comme naturelle, elle n’était pas conçue par la nature comme méthode alternative d’accouchement et, par conséquent, une telle opération représente toujours un stress important pour le corps d’une femme et de son nouveau-né. Il est jugé préférable d'accoucher par voie abdominale avant le début des contractions, ce qui signifie que le bébé n'est pas trop prêt pour la naissance et que le contexte hormonal de la femme n'est pas passé au mode d'accouchement.
Les moyens utilisés par les anesthésistes pour obtenir les effets de l'anesthésie agissent non seulement sur la mère, mais aussi sur le bébé. C’est pourquoi, dans les premiers jours, la miette peut sucer lentement, refuser du sein, dormir beaucoup, faire preuve d’une certaine inhibition. Mais c'est réversible.
Les complications peuvent être beaucoup plus alarmantes pendant l'opération, ainsi que dans les premiers temps qui suivent, et même quelque temps après. Pendant l'opération, le médecin peut blesser par inadvertance les faisceaux vasculaires, endommager la vessie, les uretères et parfois même la perforation de la paroi intestinale. La probabilité de telles complications n’est pas supérieure à 0,01%.
Les saignements postopératoires, qui sont généralement associés non seulement à une lésion vasculaire, mais également à des processus anormaux de régression utérine, peuvent être dangereux. Si les coupures sont absentes ou si leur force et leur intensité sont insuffisantes, il est possible que les lochies (écoulement post-partum) soient difficiles à séparer.
Les complications les plus graves incluent divers processus inflammatoires infectieux. Ils peuvent être mortels pour une femme s'ils ne sont pas remarqués à temps.Ils se manifestent par de la fièvre, des douleurs abdominales plus sévères, l'apparition de pertes atypiques, la suppuration de la plaie postopératoire. La fréquence de telles complications est d'environ 1%.
Sous réserve des recommandations de la période post-partum, la procédure sera plus facile et il sera possible de réduire le risque de complications tardives, notamment: divergence de la cicatrice, formation d'une cicatrice insolvable, apparition de fistules et de hernie dans la zone de cicatrice.
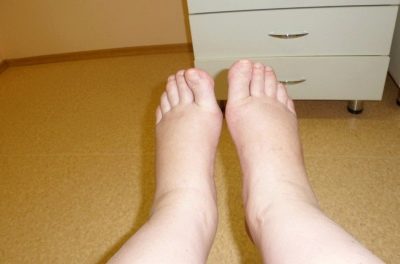
L'enflure des jambes après la césarienne est assez courante, elle disparaît généralement d'elle-même quelques semaines après l'opération. Les bains de pieds aident, ainsi que la position allongée avec les jambes surélevées (un rouleau est placé sous les chevilles), le massage des pieds.
Après une césarienne, les maladies chroniques, telles que la gastrite, la cystite, la pyélonéphrite, sont souvent exacerbées par une femme, car dans 100% des cas, un accouchement chirurgical entraîne une diminution temporaire de l'immunité de la mère.
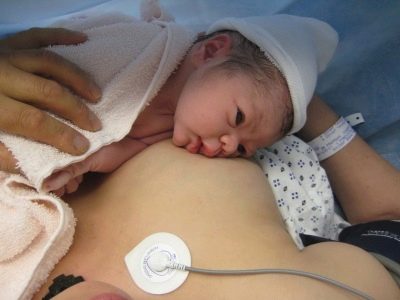
Allaitement après la COP
Après une césarienne, l'allaitement ralentit quelque peu, car le lait maternel arrive plus tard qu'après l'accouchement physiologique. Si l'opération a été réalisée sous anesthésie épidurale, l'enfant peut immédiatement être appliqué sur la poitrine, directement dans la salle d'opération, ce qui contribuera au développement précoce de la lactation. S'ils sont opérés sous anesthésie générale, ils amènent l'enfant quand la femme apprend à s'asseoir, à marcher, après 8 à 10 heures.
Plus la césarienne se rapproche de la date de naissance prévue, plus le lait arrivera vite. Le rôle est joué par ce que la nourriture sera pour une mère qui allaite, comment se déroulera la période postopératoire précoce.
Pour que le lait commence à être produit, le niveau d'une hormone particulière, la prolactine, doit augmenter dans le corps. Il augmente progressivement à mesure que le niveau de progestérone diminue. Mais même quelques gouttes de colostrum sont très importantes pour le bébé, ne les négligez pas. Le colostrum est très nutritif, il répond à tous les besoins des miettes pendant les 1-2 premiers jours. Une femme a juste besoin de se calmer et d'attendre patiemment dans les coulisses. Habituellement, après le lait césarien arrive dans 3-4 jours.
Des expressions régulières, un massage des seins, beaucoup de boissons chaudes, une fixation régulière du bébé à la poitrine aideront. L'application, outre les avantages évidents pour le nourrisson, est également extrêmement bénéfique pour la femme: sous l'effet de l'ocytocine produite au moment de la stimulation du mamelon, l'utérus commence à se contracter plus activement et à se débarrasser de la lohia plus rapidement.
Limites et recommandations après la chirurgie
Après la chirurgie, il est important que la femme suive un avis médical. Voici les principaux.
- L'exercice devrait être modéré et proportionné au bien-être. Une femme ne peut pas soulever des poids de plus de 4 kilogrammes, squat. Il ne sera possible de reprendre le sport qu'après que les cicatrices internes se soient bien développées. Vous pouvez courir après une césarienne seulement après 7 à 8 mois, soulever la barre et vous entraîner avec des haltères - après un an, balancez la presse - en six mois. Le yoga et le Pilates, tout comme la natation, peuvent être disponibles déjà 3 mois après la chirurgie.
- Monodiets durs sont contre-indiquésParce que le régime alimentaire d'une femme qui allaite devrait être riche en calories et équilibré.
- Après son congé, la femme doit surveiller de près la nature, la profusion et la durée du congé, ainsi que l’état de sa cicatrice sur le ventre. Les serviettes postnatales à la maternité n'utilisent que des vêtements stériles, à l'hôpital, et se changent toutes les 3 heures. À la maison, vous pouvez utiliser les serviettes achetées et les changer toutes les 2 à 3 heures. Les tampons sont interdits. Lochia devrait se terminer 6 à 8 semaines après la chirurgie.
- Prendre un bain après la chirurgie n'est pas nécessaire pendant 2-3 mois. La même interdiction s'applique à la visite du bain et du sauna. Les procédures d'hygiène doivent être effectuées sous la douche. Lors du rinçage, l'eau du robinet doit être évitée dans le vagin.
- Ne laissez pas la constipation et la distension abdominale. La nutrition doit atteindre ces objectifs complètement.
- 3-4 semaines après la guérison de la suture externe, “Contractubex» réduire la couture et son apparence plus esthétique. Lors de la détection de sécrétions de la couture ou des joints dans ses zones individuelles, vous devez immédiatement consulter un médecin.
- Le sexe est contre-indiqué pendant au moins deux mois après la chirurgie.jusqu'à ce que les lochies cessent et que l'utérus soit complètement nettoyé. La violation de l'interdiction peut entraîner des lésions des sutures internes et une infection de l'utérus par le tractus génital pendant les rapports sexuels.
Mythes communs
Vous pouvez souvent entendre que les enfants nés par césarienne sont plus faibles et ont une immunité moins forte. Les psychologues pour enfants affirment avoir une tolérance au stress moins grande que les enfants qui ont surmonté les premières difficultés de la vie en passant par des canaux de naissance étroits.
Ces déclarations entrent dans la catégorie de nombreux mythes largement connus sur la césarienne. Les pédiatres, y compris le Dr Komarovsky, réfutent catégoriquement l’information selon laquelle les enfants nés de chirurgie, pour des raisons de santé, diffèrent des enfants de naissance naturelle.
De plus, les jeunes mères peuvent être effrayées par des «histoires d'horreur» selon lesquelles les bébés nés d'une césarienne accusent un retard de développement physique, puis apprennent à s'asseoir et à marcher, qu'ils souffrent tous du syndrome de l'hyperactivité et souffrent de problèmes neurologiques.
La césarienne ne peut affecter le type de personnalité de l'enfant, son tempérament, son activité et son caractère. Par conséquent, il ne faut pas craindre qu'un bébé né de manière opérationnelle ne grandisse «zatyukannymi» et passif. C'est un mythe.
Planification de la prochaine grossesse
Porter une grossesse ultérieure peut être compliqué à cause de la présence d'une cicatrice sur l'utérus, et en particulier de la cicatrice de l'insolvable. Par conséquent, pour les femmes qui souhaitent avoir 2, 3, 4 enfants ou plus, il est important de suivre les recommandations de réadaptation. Lors d'une deuxième grossesse, un accouchement naturel peut être autorisé, mais à condition qu'elle ne soit pas enceinte trop tôt et que la cicatrice soit uniforme.
La menstruation après la césarienne survient à des moments différents. En présence d'allaitement - après 6 à 9 mois après l'accouchement, pour les femmes qui n'allaitent pas - dans un délai de 2 à 3 mois. Jusque-là, il est important de vous protéger avec des préservatifs, puis, lorsque le cycle féminin se normalise, consultez un médecin pour discuter de la possibilité de prendre des pilules, de mettre une spirale ou de choisir une autre méthode. Il est recommandé de tomber enceinte pas plus tôt que dans 2 ans, mais pas plus tard que dans 7-8 ans, car avec l'âge, la cicatrice ne devient pas plus élastique, elle perd ses propriétés pour s'étirer.
Même si le travail indépendant ne sera pas autorisé, une deuxième césarienne est prescrite. Aujourd'hui, la médecine a la capacité suffisante pour donner à une femme et à 6 enfants, si nécessaire. Mais avec le mental. Avant de concevoir, vous devez être examiné, vérifiez la consistance de la cicatrice.
Tout sur la césarienne, voir la vidéo suivante.