Symptômes et traitement de la pneumonie chez les nourrissons
L'inflammation des poumons fait partie des dix maladies les plus dangereuses pouvant entraîner la mort. Cette maladie est particulièrement dangereuse pour les nourrissons, dont l’immunité faible et «non formée» n’est pas encore en mesure de faire face à une charge aussi excessive.
Nous décrirons dans cet article comment reconnaître et traiter la pneumonie chez les enfants de moins d'un an.
C'est quoi
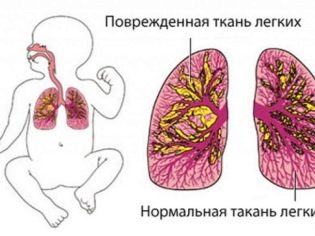
La pneumonie est un groupe entier de maladies liées par un symptôme commun - une inflammation du tissu pulmonaire, les alvéoles. Le plus souvent, la pneumonie est infectieuse. Le tissu pulmonaire et les alvéoles ne peuvent être affectés que dans certains segments et peuvent être affectés par des lobes entiers. Avec une pneumonie totale, tout le poumon est affecté.
Une telle inflammation peut survenir de manière isolée, mais chez les enfants, la maladie est plus souvent de nature secondaire, agissant essentiellement comme une complication d'autres maladies et affections.
Les processus pathologiques dans les tissus des poumons provoquent des staphylocoques, des streptocoques, Klebsiella, des pneumocoques, des bacilles hémophiles et d’autres microorganismes, ainsi que certains virus et champignons.
L'inflammation peut se produire relativement facilement, mais chez les nourrissons, la maladie est habituellement modérément grave ou grave., encore une fois en raison d'une faible immunité. En cas de maladie bilatérale, un seul poumon peut devenir enflammé. Il s'agira alors d'une pneumonie unilatérale ou des deux à la fois.
Plus l'enfant est âgé, plus il est porteur de la maladie, on considère que l'âge "critique" peut aller jusqu'à 5 ans.
Selon les observations des pédiatres, la pneumonie chez les jeunes enfants survient souvent entre 3 et 9 mois.
Avec la propagation des antibiotiques, la pneumonie a cessé d'être considérée comme une maladie mortelle, mais les bébés âgés de moins d'un an et dont l'immunité est très faible meurent toujours des suites d'une pneumonie. La mortalité dans ce groupe d'âge est environ 40%.
Raisons
Chez les nourrissons, la pneumonie peut être congénitale ou acquise. Dans le premier cas, les poumons du bébé souffrent même in utero, dans le second - après la naissance. Le développement de la maladie contribue aux conditions suivantes:
- prématurité;
- hypoxie intra-utérine;
- traumatisme à la naissance associé à une hypoxie et à une suffocation;
- maladie cardiaque congénitale;
- malformations congénitales des poumons;
- malnutrition, faible poids à la naissance;
- la fibrose kystique;
- Infection par le VIH.
La base de la maladie est toujours un retard des sécrétions bronchiques. Les enfants en bas âge ont non seulement une immunité plus faible que les adultes, mais ils ne savent pas comment expectorer leurs expectorations si elles s'accumulent. L'accumulation de crachats est un terrain favorable pour les bactéries pathogènes.
Dans la pneumonie congénitale, l'infection se produit souvent par voie sanguine, par voie hématogène. Maladie acquise - le plus souvent une conséquence de la maladie dont souffraient les voies respiratoires supérieures et où l'infection a pu "tomber" dans les poumons.
En outre, la maladie peut commencer chez un enfant qui, au cours des premières heures, jours et mois de la vie, a dû utiliser un appareil de respiration artificielle. Dans ce cas, parlez de pneumonie post-traumatique.
Il existe également une autre cause physiologique pour le développement de la pneumonie chez les enfants. C'est caractéristiques anatomiques du système respiratoire chez les nourrissons.
Les muqueuses chez les bébés sont très relâchées, elles sont mieux alimentées en sang, la perméabilité des vaisseaux sanguins est plus élevée, ce qui signifie que ces membranes gonflent plus rapidement avec la maladie. Les voies respiratoires sont étroites et tout gonflement ou accumulation de mucus bronchique peut entraîner une complication aussi grave que la pneumonie.
Symptômes et signes
Les médecins voient apparaître presque immédiatement après la naissance du bébé des formes inflammatoires congénitales du tissu pulmonaire. Quoi qu'il en soit, dans les prochaines heures, les néonatologistes seront en mesure d'obtenir tous les résultats des tests, ce qui suggère que le bébé a une pneumonie.
Les symptômes d'une maladie congénitale dans les premiers jours après la naissance se manifestent par:
- le bébé a des signes de manque d'oxygène;
- le ton de tous les muscles est réduit - l'enfant tète mal et langoureusement, voire pas du tout, ses bras et ses jambes pendent mollement;
- la peau présente des signes prononcés de cyanose - la couleur varie du bleuâtre au lilas;
- la température est instable - elle peut monter jusqu'à 39,5 degrés chez les enfants nés à temps et inférieure à 34,0 à 35,0 degrés chez les prématurés;
- dans la plupart des cas, il n'y a pas de réflexe respiratoire et de déglutition - l'enfant a besoin d'une ventilation mécanique et d'une nutrition au moyen d'une sonde;
- bave accrue.
Si l'infection s'est produite au moment de l'accouchement ou après, les symptômes peuvent apparaître après quelques jours, ou après quelques semaines, lorsque la mère sans méfiance sera à la maison avec le bébé.
Les premiers signes du développement du processus inflammatoire dans le tissu pulmonaire sont les suivants:
- perturbation de l'appétit, refus du sein ou du biberon avec le mélange;
- indigestion, ballonnements, flatulences accrues, diarrhée, régurgitations abondantes et fréquentes;
- cyanose du triangle nasolabial, cyanose de la langue;
- peau pâle;
- respiration irrégulière avec «respiration sifflante»;
- toux superficielle.
Assez souvent chez les nourrissons de la première année de vie, la pneumonie ne présente aucun symptôme prononcé, se présente sous une forme latente, sans fièvre ni toux, et c'est le scénario le plus dangereux. Seule une attitude attentive envers l'enfant aidera à soupçonner que quelque chose ne va pas.
Les formes cachées de maladie sont caractérisées par un sentiment constant de soif, de léthargie, de somnolence, de problèmes d’appétit, de gain de poids lent ou de perte de poids.
Diagnostics
En cas d'apparition de symptômes pouvant indiquer même indirectement une possibilité de pneumonie, les parents doivent contacter immédiatement un pédiatre.
Le médecin examinera attentivement la peau de l'enfant, évaluera sa couleur, écoutera les poumons - une "couleur" de bruit particulière de l'inhalation et de l'exhalation est caractéristique de la pneumonie. Après cela peut être attribué:
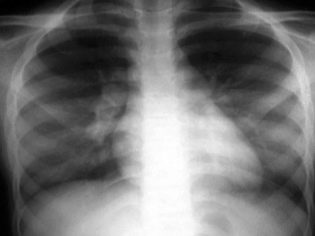
- radiographie des poumons;
- tomodensitométrie de la poitrine;
- collecte de crachats pour analyse (afin de déterminer le type et le type d'agent pathogène);
- analyses de sang générales et détaillées;
- test sanguin pour le gaz (pour déterminer le degré de manque d'oxygène).
Le plus souvent, un examen approfondi de l'enfant doit être hospitalisé, car il est possible d'effectuer rapidement toutes les procédures de diagnostic à l'hôpital, car plus le traitement est commencé tôt, plus le pronostic est favorable.
Traitement
Le traitement de la pneumonie commence par l'utilisation d'antibiotiques. Le bébé est prescrit par voie intramusculaire ou sous forme de suspension (avec pneumonie focale localisée). En fonction du type et du type d'agent pathogène, choisissez l'un ou l'autre des médicaments antimicrobiens.
Les antibiotiques de première intention chez les nourrissons sont considérés médicaments du groupe de la pénicilline. Le plus difficile est de choisir un traitement pour la pneumonie hospitalière, car le microbe qu'un bébé pourrait contracter à la maternité ou à l'hôpital d'un hôpital pour enfants résiste incroyablement à la plupart des antibiotiques existants. C'est pendant la pneumonie hospitalière que l'issue la plus probable est fatale.
Pour faciliter la décharge des crachats, on prescrit à l'enfant des médicaments spéciaux - des mucolytiques sous forme de sirop.Les inhalations avec eux sont utiles pour les enfants plus âgés, il est difficile pour le nourrisson d'effectuer la procédure d'inhalation.
Avec un cours grave de la maladie peut être attribué médicaments hormonaux. Pour la privation d'oxygène, un masque à oxygène est prescrit à l'enfant.
Si un enfant entre à l'hôpital avec des symptômes d'intoxication (ce qui représente plus de la moitié des nourrissons atteints de pneumonie), un traitement de désintoxication est indiqué - administration intraveineuse de solution saline avec des préparations à base de vitamines et de minéraux.
Pour accélérer la sécrétion des sécrétions bronchiques, la mère ou un autre adulte accompagnant l’enfant à l’hôpital est formé à la technique du massage vibratoire basée sur le tapotement des doigts au niveau des bronches et des poumons.
Le respect de toutes les recommandations et prescriptions, ainsi que des médicaments bien choisis peuvent guérir un enfant. 10-14 jours.
Les médecins permettent parfois de traiter des formes bénignes de pathologie à la maison. Naturellement, toutes les méthodes et méthodes populaires pour le traitement de la pneumonie chez les nourrissons sont strictement contre-indiquées.
Prévention
La seule possibilité convaincante de protéger les nourrissons de la pneumonie est un vaccin antipneumococcique. Dans 80% des cas, c'est cet agent pathogène qui cause la maladie chez les jeunes enfants. Le vaccin contre l'infection à pneumocoque est administré gratuitement. Depuis 2014, ce vaccin est inclus dans le calendrier national de vaccination préventive.
Vaccin américain Prevenar est administré aux enfants en 2 mois.
Un enfant non à risque est né à terme, n'a pas de malformation cardiaque congénitale et peut être recommandé de se faire vacciner à partir de 3 mois.
Le calendrier de vaccination pour l'infection à pneumocoque ressemble à ceci:
- 2-3 mois;
- 4,5 mois;
- 6 mois.
Revacciner l'enfant dans un an et demi. Le nombre de vaccins réactogènes ne s'applique pas, la plupart des bébés le perçoivent sans aucun effet secondaire.
Cela ne veut pas dire que le vaccin élimine complètement le risque d'infection, mais même si un pneumocoque pénètre dans le corps d'un enfant vacciné, il est peu probable qu'il puisse provoquer une pneumonie et d'autres conséquences graves, car l'infection se répandra facilement. À propos, ce vaccin est également protégera le bébé contre le risque de développer une otite bactérienne grave, méningite, amygdalite.
De 10 à 20% des pneumonies chez les enfants sont associées à un autre agent pathogène, le bacille hémophile. Il en résulte également une vaccination qui coïncide avec la vaccination contre l’infection à pneumocoque. De plus, il a rarement des effets négatifs sur le corps de l’enfant.
Les recommandations suivantes peuvent être attribuées à des mesures non spécifiques de prévention de la pneumonie:
- Un enfant de la première année de vie devrait être plus soigneusement protégé contre une éventuelle infection par la grippe, les ARVI et d'autres maladies virales, pouvant être une complication de la pneumonie.
- Si le bébé est nourri au sein, l'allaitement doit être maintenu jusqu'à ce qu'il atteigne l'âge d'un an. Le lait maternel fournit des anticorps supplémentaires à divers virus et bactéries.
- L'enfant devrait passer plus de temps à l'extérieur. Et les parents doivent aérer la chambre du bébé plusieurs fois par jour, effectuer un nettoyage humide à l'intérieur, maintenir une température et une humidité correctes.
- À une température de 20-21 degrés de chaleur et une humidité relative de 50-70%, le risque que le mucus bronchique, même chez un enfant déjà malade, s'épaississe et provoque un processus inflammatoire dans le tissu pulmonaire est minime. Plus l'air chaud dans la pièce est chaud et l'air sec, plus le mucus dans les bronches et le nasopharynx se transforme rapidement en caillots et en croûtes.
- Tous les rhumes et autres maladies associées à la manifestation de symptômes respiratoires, tels que toux et nez qui coule, doivent être traités à temps, de manière à ne pas les laisser dériver. Les enfants de moins d'un an doivent absolument être régulièrement présentés au médecin.
- Si le bébé est toujours malade du SRAS ou de la grippe, ainsi que de toute autre maladie présentant des manifestations respiratoires, les parents doivent lui assurer la paix et une grande quantité de boissons chaudes. Un régime de consommation amélioré aidera à prévenir l’épaississement et le dessèchement du mucus bronchique.
- Pendant la grossesse, la future mère doit se rendre à la clinique prénatale, à temps pour passer tous les tests nécessaires, afin qu’en cas d’infection staphylococcique ou pneumococcique le traitement nécessaire. Cela réduira le risque de pneumonie congénitale chez le bébé.
À propos de la pneumonie chez les enfants, voir la vidéo suivante.