Symptômes et traitement de la pneumonie chez les enfants
Ramasser la pneumonie peut absolument n'importe quel enfant. Toutes les mères d'horreur pensent à quel point les complications de cette maladie peuvent être dangereuses. Comment les parents devraient-ils se comporter si le bébé a contracté une pneumonie, comme décrit dans cet article.
Qu'est ce que c'est
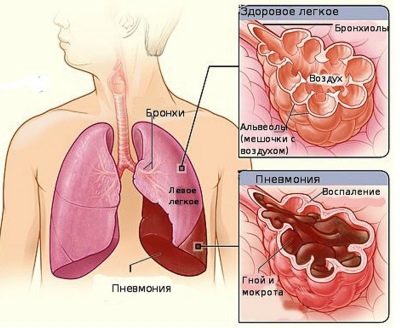
La pneumonie est une inflammation du tissu pulmonaire. Le développement de cette maladie chez un enfant peut donner lieu à diverses raisons.
En règle générale, dans l’enfance, la maladie est très difficile.
Les enfants affaiblis et les enfants souffrant de maladies chroniques concomitantes présentent un risque élevé de complications possibles de la maladie.
Le processus inflammatoire dans les poumons déclenche une cascade de réactions diverses qui ont un effet très défavorable sur tout le corps. Le complexe de ces troubles et conduit à l'apparition de nombreux troubles respiratoires chez le bébé.
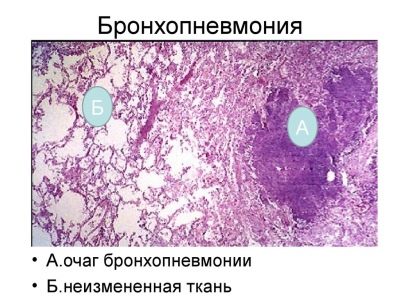
La gravité de la maladie dépend en grande partie de l'état de santé initial de l'enfant. Avec une inflammation locale seulement dans le tissu pulmonaire, les médecins parlent de la présence d'une pneumonie. Si les bronches sont également impliquées dans le processus inflammatoire, cette affection s'appelle déjà bronchopneumonie.
La prévalence de cette maladie dans la population pédiatrique est différente. Selon les statistiques, les jeunes enfants sont plus souvent malades. Ainsi, l'incidence de cette maladie chez les enfants de moins de 5 ans est de 20 à 25 cas pour 1 000 enfants. A un âge plus avancé, ce chiffre diminue et représente 6 à 8 cas sur 1 000 enfants.
Parmi les nouveau-nés, la prévalence de la pneumonie est relativement rare. Cette caractéristique chez les nourrissons est largement due à la présence d’anticorps spécifiques, qu’ils reçoivent de la mère pendant l’allaitement.
Les immunoglobulines maternelles protègent l'organisme fragile du nourrisson contre une variété d'agents pathogènes infectieux qui, dans la plupart des cas, provoquent une pneumonie.
Les causes
Actuellement, il existe une grande variété de facteurs de causalité différents qui contribuent à l'apparition de ces symptômes chez un enfant.
Dans le développement de la bronchopneumonie, l'infection du bébé par le streptocoque bêta-hémolytique joue un rôle primordial. En outre, ces microbes provoquent souvent des formes interstitielles de la maladie. La pneumonie à streptocoques est très contagieuse pour les autres.
La présence de streptocoque dans la gorge d'un enfant est une situation extrêmement défavorable. Dans ce cas, un bébé infecté peut facilement infecter un bébé en bonne santé. Une diminution de l’immunité dans une telle situation entraîne l’infection rapide du corps de l’enfant et le développement de symptômes indésirables.
En règle générale, l’infection à streptocoques se propage rapidement dans les groupes surpeuplés visités par un grand nombre d’enfants.
Il est important de noter que la pneumonie à streptocoques chez le bébé peut également survenir pendant la période de développement intra-utérin.
Dans ce cas, la mère infectée transmet l'infection à son bébé.L'infection se produit par le système de circulation sanguine placentaire. Les streptocoques ont une très petite taille, ce qui leur permet d'entrer assez facilement dans le système commun des artères placentaires et d'atteindre les poumons et les bronches du fœtus.
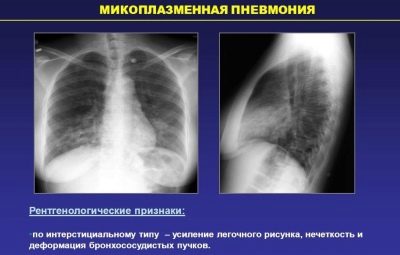
Selon les statistiques, une pneumonie sur trois chez les bébés est due à une infection à mycoplasmes. L'infection par ces microorganismes peut survenir de différentes manières.
De nombreux scientifiques pensent que le développement d'une variante mycoplasmique de la pneumonie nécessite des conditions aggravantes supplémentaires. Ceux-ci incluent une diminution générale de l'immunité ou de l'état initialement affaibli de l'enfant.
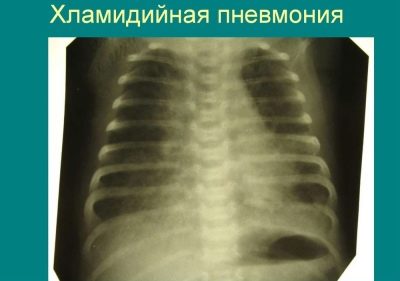
La chlamydia est un autre microorganisme similaire qui conduit au développement de pneumonie chez les bébés. Il cause l'infection beaucoup moins fréquemment. Dans la plupart des cas, des cas d'infection à Chlamydia par le sang sont enregistrés.
Les médecins pédiatriques allouent de nombreux cas d’infection intra-utérine. La pneumonie à chlamydia est généralement lente et se manifeste par l’apparition de symptômes indésirables très flous de la maladie.
Dans presque un quart des cas, la pneumonie est causée par un pneumocoque. Ces micro-organismes "préfèrent" vivre et se multiplier dans le tissu pulmonaire, car ils possèdent les conditions de vie les plus optimales.
L'évolution de l'infection à pneumocoque s'accompagne généralement de l'apparition de symptômes indésirables violents de la maladie. La maladie progresse assez bien. Cette variante clinique de la maladie peut provoquer l’apparition de diverses complications chez un enfant malade.
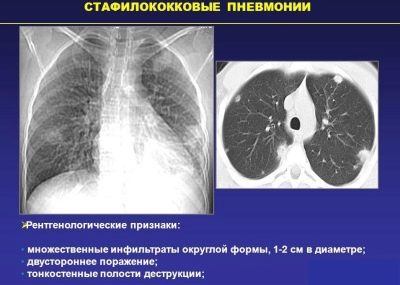
La flore staphylococcique peut également causer des maladies chez les bébés. Staphylococcus aureus est l'agent pathogène le plus agressif.
Selon les statistiques, le pic d’incidence se situe à l’âge préscolaire. Les enfants en bas âge fréquentant des établissements d'enseignement présentent un risque plus élevé d'infection par la flore staphylococcique. Assez souvent, des épidémies massives de pneumonie à staphylocoques sont enregistrées chez les enfants pendant la saison froide.
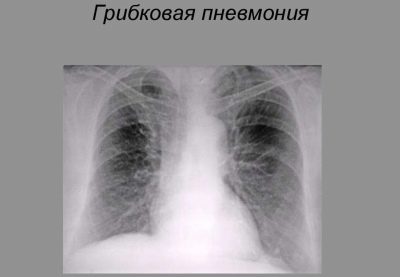
Une infection rare de la flore fongique entraîne le développement d'une pneumonie. Cette forme de la maladie est souvent trouvée chez les enfants qui souffrent de diabète.
Les pathologies d'immunodéficience jouent également un rôle important dans le développement de la pneumonie chez l'enfant.
L'évolution de la maladie est généralement longue et s'accompagne d'un développement long de toutes les manifestations cliniques gênantes de la maladie. Pour les éliminer, un traitement antifongique spécial, ainsi que des agents immunostimulants, est nécessaire.
Il existe d'autres micro-organismes pouvant causer une pneumonie chez les bébés. Il convient de noter qu’elles conduisent moins fréquemment à la formation de pneumonies. Ceux-ci incluent: E. coli, Mycobacterium tuberculosis, hémophilic et Pseudomonas aeruginosa, pneumocystis et legionella.
Dans certains cas, la pneumonie est une complication d'infections virales précédemment transférées. Des maladies infantiles spécifiques sont souvent à l'origine du développement d'une inflammation dans les poumons. Ces infections incluent la rubéole, la grippe et le parainfluenza, le cytomégalovirus et infection à adénovirus, varicelle, herpès d'origine différente.
L'évolution de la pneumonie virale s'accompagne en général de l'apparition de nombreux symptômes de la maladie, qui se manifestent assez rapidement chez un bébé malade.
Les médecins identifient plusieurs options pour le développement de l'évolution de cette maladie:
- Les enfants qui tombent malades à la maison sont le plus souvent infectés par une tige hémophile ou un pneumocoque.
- Les enfants fréquentant des établissements d’enseignement préscolaire développent assez souvent la forme mycoplasme et streptocoque de la maladie.
- Les écoliers et les adolescents présentent un risque élevé de contracter la maladie à chlamydia.
Le cours et le développement de la maladie sont également influencés par divers facteurs.Leur impact affaiblit considérablement le corps des enfants et conduit à la progression de la maladie. Ces facteurs incluent:
- Rhumes fréquents. Si un bébé est atteint d'ARVI ou d'ORZ plusieurs fois au cours d'une année, il présente un risque plutôt élevé de développer une pneumonie.
- Maladies chroniques concomitantes des organes internes. Le diabète sucré et d’autres maladies endocriniennes figurent en tête de liste des pathologies affectant l’état général du corps de l’enfant.
Les maladies cardiovasculaires, qui sont assez difficiles, entraînent également un affaiblissement de la santé de l’enfant.
- Psychosomatique. Ce facteur est le plus important chez les adolescents. Un stress psycho-émotionnel fort ou prolongé contribue à l'épuisement du système immunitaire, ce qui conduit finalement au développement possible d'une pneumonie chez le bébé.
- Hypothermie sévère. Certains enfants doivent seulement tremper fortement leurs pieds pour attraper une pneumonie. Le système immunitaire inefficace chez les bébés et une thermorégulation inadéquate ne font qu'exacerber le processus.
- Apport inadéquat d'oligo-éléments. Réduire la consommation de vitamines avec de la nourriture contribue à la violation des processus métaboliques dans le corps. Ceci est particulièrement dangereux pendant les périodes de croissance et de développement intensifs du bébé.
- États d'immunodéficience. Ils peuvent être des pathologies congénitales ou acquises. La réduction du travail du système immunitaire contribue à la reproduction active dans le corps de l'enfant de divers micro-organismes, qui sont à l'origine du développement de cette maladie.
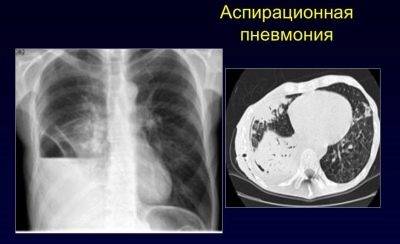
- Aspiration La pénétration du contenu acide de l'estomac dans les voies respiratoires provoque des lésions des tissus pulmonaires chez les bébés. Le plus souvent, cette situation survient chez les plus petits patients lors de la régurgitation. L'inhalation d'un corps étranger contribue également au développement de l'aspiration chez les enfants et contribue à l'apparition de symptômes indésirables.
Classification
La variété des causes de pneumonie chez les enfants contribue à la présence d'une grande variété d'options cliniques. Les médecins utilisent cette classification pour établir le diagnostic et le traitement approprié. Chaque année, de nouveaux types de maladies y sont introduits.
Compte tenu de la manifestation initiale des symptômes la pneumonie peut être aiguë ou chronique. Il faut dire que la première variante de la maladie survient plus souvent chez les enfants. La pneumonie aiguë se caractérise par l’apparition d’un grand nombre de symptômes qui se manifestent assez clairement chez un enfant malade.
Le processus inflammatoire peut être soit d'une part, soit passer de l'autre. Le plus souvent, les bébés développent une pneumonie du côté droit.
Cette caractéristique est due à la structure anatomique.
La bronche à droite, qui fait partie de l'arbre bronchique, est généralement un peu plus courte et plus épaisse que celle de gauche. Cela provoque le fait que les micro-organismes y pénètrent et se développent ensuite dans le poumon droit.
La pneumonie gauche est généralement moins fréquente. La pneumonie unilatérale a un pronostic plus favorable.
Dans certains cas, un processus à double sens peut également se produire. L'inflammation dans les deux poumons survient généralement assez sévèrement chez l'enfant et provoque de nombreux symptômes indésirables. Pour les éliminer, il faut un complexe de traitement complet.
Compte tenu de la localisation du foyer inflammatoire, il existe plusieurs variantes cliniques de la maladie:
- Focal. Il se caractérise par la présence d'une lésion pouvant être localisée dans différentes parties du poumon.
- Radical. L'inflammation est localisée principalement dans la région des racines pulmonaires.
- Segmentaire. Le processus inflammatoire s'étend à certaines zones anatomiques du poumon.
- Partager L'inflammation capture un lobe entier du poumon affecté.
Dans certains cas, la pneumonie est asymptomatique ou cachée. Déterminer la maladie dans une telle situation n'est possible qu'avec l'aide de méthodes de diagnostic supplémentaires.
L'établissement du diagnostic correct permet, en règle générale, une numération globulaire complète et une radiographie thoracique. Ces études révèlent une inflammation du tissu pulmonaire, même aux stades les plus précoces.
Étant donné l'agent causal de la maladie, les formes cliniques de pneumonie suivantes sont les plus courantes:
- Virale. Divers virus entraînent le développement de la maladie, qui pénètre bien dans le tissu pulmonaire et provoque une inflammation.
- Bactérienne. Accompagné d'une évolution assez sévère et de l'apparition d'un grand nombre de symptômes indésirables qui gênent nettement l'enfant malade. Les options cliniques les plus dangereuses se transforment en formes destructrices, accompagnées d'une mort massive du tissu pulmonaire.
- Atypique. Causée par des microorganismes dotés de certaines caractéristiques structurelles. Ces microbes sont aussi appelés "atypiques". Ceux-ci incluent: chlamydia, mycoplasmes, légionelles et autres. La pneumonie à mycoplasmes survient avec le développement de nombreux symptômes indésirables.
L'évolution de la maladie est généralement assez longue.
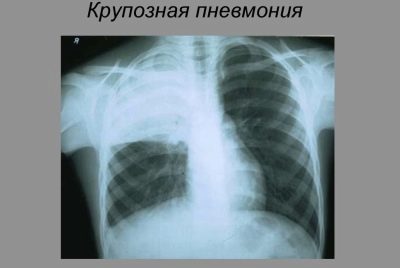
Les médecins distinguent plusieurs types spécifiques de la maladie. La pneumonie croupeuse s'accompagne de l'apparition d'exsudats liquides dans plusieurs parties des poumons. Le cours de la maladie est assez difficile.
Cette pathologie survient chez les enfants atteints du syndrome d'intoxication prononcé. Cette option clinique est plus courante chez les enfants plus âgés et les adolescents.
La pneumonie acquise dans la communauté est une inflammation des poumons qui s'est développée chez un enfant lorsqu'elle se trouve en dehors des murs d'un hôpital. Cette forme de la maladie est assez commune chez les enfants en bas âge d'âges très différents. Elle se caractérise par l'apparition de symptômes prononcés et par un motif spécifique sur la radiographie.
La pneumonie par aspiration survient principalement chez les bébés dès les premières années de leur vie. La raison du développement de cette option clinique est l’aspiration des poumons par un corps étranger ou la pénétration de contenus acides de l’estomac dans les voies respiratoires.
La maladie se développe rapidement. Un bébé malade nécessite des soins médicaux d'urgence obligatoires.
Les symptômes
La période d'incubation de la pneumonie peut être très différente. Cela est dû à la grande variété de causes qui contribuent au développement de la maladie.
Période d'incubation formes bactériennes généralement 7-10 jours.
L'apparition de symptômes indésirables d'infections virales se produit généralement en quelques jours.
La période d’incubation de certains formes de pneumonie fongique peuvent prendre 2-3 semaines.
La pneumonie chez un bébé se manifeste par le développement d'un complexe de troubles respiratoires. La gravité de ces symptômes constitue une différence significative entre cette maladie et la bronchite.
Une évolution plus sévère de la maladie s'accompagne de l'apparition de signes cliniques prononcés de la maladie, qui nuisent considérablement au bien-être de l'enfant.
Le symptôme le plus caractéristique de la pneumonie est le syndrome d'intoxication prononcé. Cet état pathologique survient dans plus de 75% des cas. L'intoxication est caractérisée par la fièvre.
Avec la pneumonie, on enregistre assez souvent des effets fébriles. Dans ce cas, la température corporelle du bébé malade s'élève à 38-39 degrés. Sur fond de forte fièvre, l’enfant ressent de la fièvre ou un frisson prononcé.
Certaines formes cliniques de pneumonie surviennent sans que la température atteigne des valeurs élevées.
Dans ce cas, l'enfant n'apparaît que sous-fébrile. Cette option est généralement caractéristique de la pneumonie fongique.
Un cours prolongé de la maladie peut également être accompagné d'une élévation de la température corporelle allant jusqu'à 37-37,5 degrés.
Le bébé malade ressent une faiblesse et une fatigue accrues. Même les activités habituelles amènent l'enfant à se fatiguer rapidement. L'appétit du bébé diminue.
En règle générale, les nourrissons en phase aiguë sont mal attachés au sein maternel. Prononcé syndrome d'intoxication peut être accompagné d'une soif accrue. Ce symptôme se manifeste bien chez les bébés âgés de 2 à 4 ans.
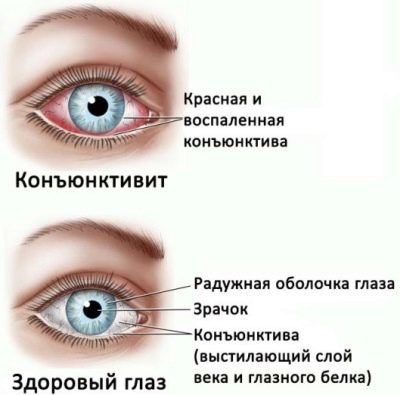
Les pneumonies virales causées par les adénovirus surviennent en violation de la respiration nasale. Les virus installés sur les muqueuses du nez contribuent au développement d'un rhume. Allocation avec mucus, abondante. Dans certains cas, l'enfant présente également des symptômes associés. conjonctivite.
Un bébé malade a généralement une toux. Dans la plupart des cas, il est productif avec un écoulement d'expectoration.
Les formes prolongées de pneumonie sont souvent accompagnées d'une toux sèche. Flegme dans cette situation, l'enfant n'apparaît presque pas. Le cours d'une pneumonie prolongée peut être assez long.
La couleur et la consistance des expectorations peuvent être différentes:
- Staphylocoques et streptocoques La flore conduit au fait que l'écoulement des poumons a une couleur jaune ou verdâtre.
- Mycobacterium tuberculosis contribuent à la sécrétion d'expectorations grises et mousseuses qui, au stade actif de la maladie, présentent des traînées sanglantes.
- Pneumonie virale s'accompagne généralement de crachats de couleur blanche ou laiteuse.
En cas de maladie bénigne, la quantité de crachats par jour peut être insignifiante. Dans ce cas, la quantité de décharge ne dépasse pas une cuillère à soupe. En cas d'évolution plus grave de la maladie, les expectorations sont suffisamment abondantes. Dans certaines situations, sa quantité peut être ½ tasse ou plus.
La sensibilité des seins ou la congestion se produisent également dans divers types de pneumonie. Généralement, le syndrome douloureux augmente après la toux ou lors du changement de position du corps. La gravité de la douleur est considérablement réduite dans le contexte du traitement.
La présence de liquide inflammatoire dans les poumons amène l'enfant à manifester des râles caractéristiques.
Ils peuvent se produire à la fois à l'inspiration et à l'expiration.
En cas d'évolution sévère de la maladie, les parents entendent l'enfant respirer sifflant de côté. L'apparition d'un essoufflement - un symptôme très défavorable, indiquant que les miettes montrent les premiers signes d'insuffisance respiratoire.
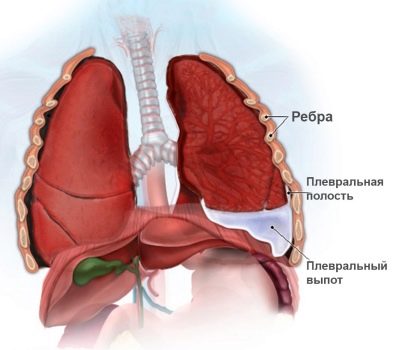
Si l'inflammation du tissu pulmonaire se propage à la plèvre, le bébé est atteint de pleurésie. Cette pathologie accompagne assez souvent la pneumonie.
On peut suspecter une pleurésie en augmentant la douleur thoracique. Habituellement, ce symptôme peut déjà être identifié chez un enfant âgé de 3 ans.
Le syndrome d'intoxication prononcé viole de manière significative la santé générale des miettes. Le bébé devient plus capricieux, pleurnichard.
Un enfant malade essaie de passer plus de temps à la maison. Des jeux actifs avec des pairs que bébé essaie d'éviter. Un enfant malade augmente considérablement la somnolence, surtout pendant la journée.
L'intoxication entraîne une augmentation de la fonction cardiovasculaire. Cela se manifeste chez un enfant par une augmentation de la fréquence cardiaque et du pouls. La tachycardie est un symptôme assez fréquent d’une évolution grave de la maladie. Les nourrissons souffrant d'anomalies cardiovasculaires peuvent également subir des pics de tension artérielle.
Dans certains cas, l’apparence d’un enfant souffrant de pneumonie change également. Le visage du bébé devient pâle et ses joues deviennent rouges. L'évolution sévère de la maladie, accompagnée par le développement d'une insuffisance respiratoire, est accompagnée d'une zone triangulaire bleu nasolabiale. Les muqueuses visibles et les lèvres deviennent sèches, avec des zones de desquamation accrue.
Certaines, notamment les formes atypiques de pneumonie, s'accompagnent de symptômes non liés aux manifestations respiratoires. Ces signes cliniques comprennent: l'apparition de douleurs dans l'abdomen, de douleurs dans les muscles et les articulations, des selles affaiblies et d'autres.
La gravité de ces symptômes dépend en grande partie de la cause sous-jacente de la maladie.
Pour plus d'informations sur les types et les symptômes de pneumonie, voir la vidéo suivante.
Les premiers signes d'un enfant d'un an
Selon les statistiques, le pic de la maladie chez les bébés de moins d'un an tombe entre 3,5 et 10 mois. Cela est dû en grande partie aux particularités du corps des enfants.
Les bronches des nouveau-nés et des bébés sont beaucoup plus courtes que celles des enfants plus âgés. Tous les éléments anatomiques de l'arbre respiratoire sont très bien alimentés en sang.
Cela conduit au fait que toute infection qui y parvient passe par un développement rapide.
Reconnaître la pneumonie chez les nourrissons est une tâche assez difficile. À la maison, seuls les parents ne réussiront pas. Si des symptômes indésirables associés à des troubles respiratoires apparaissent, ils devraient toujours demander conseil à votre médecin. Souvent, le diagnostic de pneumonie chez les jeunes enfants est posé assez tard.
La manifestation de la pneumonie chez un enfant d'un an est généralement non spécifique. Beaucoup de pères et de mères "attribuent à tort" les symptômes de la maladie au fait que l'enfant "se coupe les dents".
Un tel faux diagnostic conduit à ce que la maladie soit détectée chez les enfants extrêmement tard. Les traitements prescrits de manière intempestive ne font qu’aggraver l’évolution de la maladie et contribuer au développement de complications.
Les conséquences
La pneumonie est dangereuse par le développement de diverses complications. Les bébés présentant des maladies chroniques concomitantes des organes internes et les enfants atteints de pathologies de l’immunodéficience sont les plus exposés aux effets indésirables de la maladie.
Le développement de la pleurésie est une complication assez fréquente de la maladie. C'est une condition dans laquelle la plèvre est impliquée dans le processus inflammatoire. Le danger de cette pathologie est qu’elle peut conduire à la transformation d’un processus aigu en un processus chronique.
La combinaison de la pleurésie et de la pneumonie a généralement une évolution plus sévère et s'accompagne de l'apparition d'un grand nombre de symptômes indésirables de troubles respiratoires.
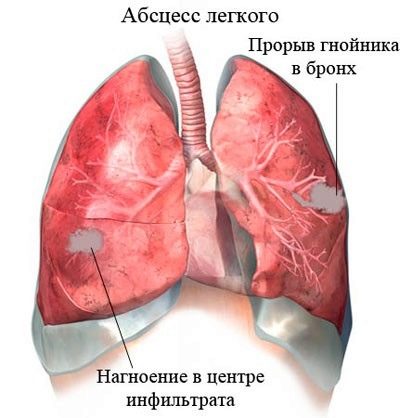
L'abcès pulmonaire est l'une des complications les plus dangereuses de la pneumonie. Il survient chez les enfants atteints d'une maladie grave. Cette pathologie est accompagnée de l'apparition d'un abcès situé dans le tissu pulmonaire.
Les abcès pulmonaires ne sont traités que dans des conditions stationnaires. Pour éliminer un tel abcès, une intervention chirurgicale est nécessaire pour le retirer.
Le développement du syndrome broncho-obstructif accompagne souvent la bronchopneumonie. Dans ce cas, l'enfant présente généralement des manifestations classiques d'insuffisance respiratoire.
L'enfant malade se sent très mal: son essoufflement augmente et sa faiblesse générale augmente fortement. L'affaiblissement respiratoire est accompagné par l'apparition d'une toux qui inquiète le bébé jour et nuit.
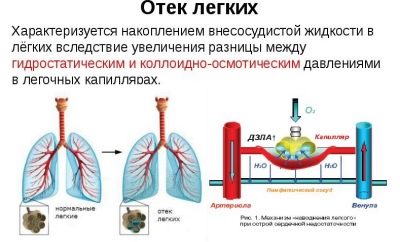
L'œdème pulmonaire, complication de la pneumonie, est assez rare chez les enfants.
Cette urgence peut survenir chez un enfant malade dans un contexte de bien-être complet. Les symptômes de l'œdème pulmonaire apparaissent soudainement chez le bébé. Le traitement de cette pathologie n’est pratiqué que dans les conditions de l’unité de soins intensifs et des soins intensifs.
Les infections bactériennes peuvent provoquer un choc infectieux-toxique chez les bébés malades. Cette urgence est caractérisée par une chute brutale de la pression artérielle.
Les tout-petits présentant des signes de choc infectieux-toxique peuvent perdre connaissance. Certains bébés commencent à avoir des crampes et de graves vertiges.Le traitement de choc toxique est effectué sans délai uniquement à l'hôpital.
Les complications bactériennes des organes du système cardiovasculaire et d'autres organes vitaux sont également assez fréquentes chez les enfants atteints de pneumonie grave.
L'inflammation du muscle cardiaque s'accompagne du développement d'une myocardite ou d'une endocardite. Ces conditions se manifestent par le développement d'arythmies - arythmies cardiaques. Très souvent, ces pathologies ont un cours chronique et violent considérablement la santé des bébés.
La propagation des micro-organismes responsables de la pneumonie chez les bébés dans tout le corps entraîne le développement d'une septicémie. Cette condition extrêmement défavorable se caractérise par un syndrome d'intoxication prononcé.
La température du corps de bébé passe à 39,5-40 degrés. Les miettes de conscience deviennent confuses, et dans certains cas, l'enfant peut même tomber dans le coma. Le traitement de la septicémie bactérienne est effectué dans l'unité de soins intensifs de l'hôpital.
Diagnostics
Reconnaître la pneumonie peut être au tout début. Pour cela, il est nécessaire que le médecin traitant ait une expérience suffisante dans l'identification de telles maladies chez les bébés.
Le bon algorithme de l'examen clinique est très important dans le diagnostic de la pneumonie. Au cours de cette étude, le médecin révèle la présence dans la poitrine d'une respiration sifflante pathologique et détermine également les signes cachés d'une insuffisance respiratoire.
Une suspicion de pneumonie devrait apparaître chez les parents s'ils ont constaté plusieurs symptômes de troubles respiratoires chez leur enfant malade.
Les infections virales respiratoires aiguës actuelles à long terme chez un bébé doivent également être alertées, les parents doivent envisager de réaliser un complexe de diagnostic avancé.
Pour clarifier le diagnostic effectué une variété de tests de laboratoire. Ils aident à identifier divers signes d'infection dans le corps de l'enfant et à établir la gravité des troubles respiratoires fonctionnels.
La numération globulaire complète est une étude de base réalisée sur tous les bébés suspects de pneumonie. L'augmentation des taux de leucocytes et l'ESR accélérée indiquent assez souvent la présence d'un processus inflammatoire dans le corps de l'enfant.
Les infections bactériennes conduisent au fait que, dans l'analyse générale du sang, les valeurs normales dans la formule des leucocytes changent.
Une modification du nombre de neutrophiles poignardés survient lorsque le corps d’un enfant est infecté par divers types de bactéries. Pour la plupart des variantes cliniques de la pneumonie, une augmentation du nombre total de lymphocytes est caractéristique. Ces cellules immunitaires empêchent normalement le corps de diverses infections.
Pour un diagnostic plus précis des bébés malades, diverses études bactériologiques sont menées. Le matériel biologique nécessaire à de telles analyses peut être constitué d’une variété de départements de la cavité nasale, du pharynx, de l’oropharynx.
Après 5-7 jours, les médecins obtiennent un résultat précis, vous permettant d'identifier les agents responsables d'une maladie particulière. Pour l'exactitude de l'étude, il est obligatoire de procéder à un échantillonnage techniquement correct du biomatériau.
Pour la détection des agents pathogènes "atypiques", les méthodes ELISA et PCR sont utilisées. Ces études révèlent des microbes par voie intracellulaire. Ces tests sont utilisés avec succès et avec succès pour le diagnostic des infections à Chlamydia et à Mycoplasmal.
La radiographie est la norme de diagnostic «d'or» pour déterminer l'inflammation pulmonaire.
Sur la radiographie, les médecins peuvent voir différentes zones pathologiques du tissu pulmonaire, dans lesquelles il existe des signes d'inflammation prononcée. Ces zones sont différentes des tissus pulmonaires sains. Une radiographie pulmonaire révèle également plusieurs complications, telles que la pleurésie et un abcès.
Dans certains cas de diagnostic difficiles, des méthodes de diagnostic plus précises sont nécessaires.Ces études incluent la tomodensitométrie et l'imagerie par résonance magnétique.
Les données d'enquête permettent d'identifier assez efficacement les zones touchées du tissu pulmonaire.
La résolution des appareils modernes utilisés en tomographie, permet d’identifier une pneumonie au stade de croissance du nidus de plusieurs centimètres.
Pour formuler le bon diagnostic, il faut toute une gamme de diagnostics. Malheureusement, il ne sera pas possible d'identifier une pneumonie avec un seul test sanguin. L'importance du diagnostic de pneumonie est très grave.
Des mesures diagnostiques complexes en temps opportun permettent aux médecins de prescrire le schéma de traitement médicamenteux nécessaire.
Traitement
L'inflammation des poumons chez les enfants de moins de trois ans est traitée à l'hôpital. En outre, l'hospitalisation est effectuée dans la maladie grave.
Les enfants qui ne peuvent pas être correctement soignés à la maison sont également hospitalisés dans un hôpital pour enfants pour le complexe de traitement nécessaire.
Le schéma thérapeutique contre la pneumonie ne comprend pas seulement la prescription de médicaments. L’observance du régime journalier joue un rôle important dans le traitement de la pneumonie. Toute la période aiguë de la maladie, l'enfant devrait être au lit. Un tel repos au lit forcé est nécessaire pour prévenir les complications multiples de la maladie. Les médecins recommandent au bébé de rester au lit pendant toute la période de température élevée.
Pour la récupération rapide de l'enfant malade est attribué un aliment thérapeutique spécial. Un tel régime comprend l'utilisation de produits ayant subi un traitement doux.
Les repas sont mieux cuits à la vapeur ou bouillis. Il est également permis de cuire au four ou d'utiliser une cocotte minute. La friture au beurre avec formation d'un croquant dense est totalement interdite.
La base de la nutrition de l'enfant malade est constituée de divers aliments protéinés et de céréales. Pour les plus jeunes enfants, ces produits doivent être finement hachés. Manger de la nourriture de secours est nécessaire. Cela vous permet d'optimiser la digestion. Les aliments prémoulus sont mieux absorbés, ce qui est nécessaire pendant la période de maladie aiguë.
Pour guérir d'une pneumonie, l'enfant doit recevoir la quantité nécessaire de vitamines et d'oligo-éléments. Ces composants chimiques sont nécessaires au corps de l'enfant pour combattre activement la maladie.
En été, vous pouvez utiliser divers fruits et baies comme source de vitamines et d’oligo-éléments. En hiver, la nomination de complexes multivitaminiques est nécessaire.
Le régime de consommation joue également un rôle important dans le traitement de la pneumonie. Le liquide entrant élimine du corps de l’enfant les produits de décomposition toxiques de substances qui se forment en grande quantité au cours du processus inflammatoire dans les poumons.
Une soif intense ne provoque que l’utilisation de grandes quantités de liquide.
Remplir l'eau du corps d'un enfant malade nécessite au moins 1 à 1,5 litre de liquide.
Différentes boissons et compotes conviennent bien comme boissons. Ils peuvent être facilement préparés à la maison. Les canneberges ou les airelles, les fruits secs et divers fruits sont parfaits pour préparer des boissons. Jus prêt peut être encore sucré. Le miel peut remplacer le sucre habituel.
Pour améliorer la respiration, il est nécessaire d’observer certains indicateurs du microclimat dans la pièce. L'humidité normale dans la pépinière devrait varier de 55 à 60%.
Un air trop sec contribue uniquement aux difficultés respiratoires et au développement de la sécheresse des muqueuses des voies respiratoires. Pour maintenir une humidité optimale dans la pépinière, des dispositifs spéciaux sont utilisés - humidificateurs d’ambiance.
Le respect de la quarantaine est une mesure nécessaire, indispensable pour tous les bébés présentant des signes de pneumonie.Cela aidera à prévenir l'apparition d'épidémies massives de la maladie chez des groupes d'enfants organisés.
La quarantaine devrait être observée non seulement pour les enfants, mais aussi pour les écoliers. Le bébé devrait rester à la maison jusqu'à son rétablissement complet. Après le traitement, le médecin surveille l'efficacité de la thérapie et remet à l'enfant un certificat attestant de la possibilité de se rendre dans l'établissement d'enseignement une fois le bébé guéri.
Traitement médicamenteux
Les médicaments sur ordonnance - une condition nécessaire pour la récupération du bébé. Lorsque la pneumonie est utilisée, toute une gamme de médicaments différents.
Le schéma de traitement est construit individuellement pour chaque enfant. Dans ce cas, le médecin traitant prend nécessairement en compte la présence d'une maladie concomitante chez un enfant donné, ce qui peut constituer une contre-indication à l'utilisation de tout médicament.
Considérant que la pneumonie bactérienne est la plus courante, la prescription de médicaments antibactériens est une condition préalable à l’élaboration d’un schéma thérapeutique.
Les médecins préfèrent les antibiotiques à large spectre d'action.
Ils vous permettent d'obtenir rapidement un résultat réussi. Les médicaments modernes sont bien tolérés et ont moins d'effets indésirables chez les bébés.
Durant l’antibiothérapie, l’efficacité du traitement prescrit est surveillée. Il est généralement maintenu pendant 2-3 jours après le début de la consommation de drogues.
Avec un résultat positif, la santé globale de l'enfant s'améliore, la température corporelle commence à diminuer et les indicateurs de la formule sanguine générale se normalisent. A ce stade, aucun changement significatif sur la radiographie n'a encore lieu.
Si le résultat après la nomination des médicaments antibactériens n’est pas atteint, le traitement de base est soumis à correction. Dans cette situation, un médicament est remplacé par une alternative.
Dans certains cas, la thérapie combinée est utilisée lorsque plusieurs antibiotiques sont prescrits en même temps. La sélection des médicaments antibactériens est une situation individuelle, qui est effectuée uniquement par le médecin traitant.
Les parents doivent se rappeler qu’ils ne doivent en aucun cas donner à leurs enfants des antibiotiques pour la pneumonie!
Le choix de la thérapie de base dépend en grande partie de l'état initial du bébé et de son âge.
Dans le traitement de la pneumonie chez les enfants, plusieurs groupes de médicaments sont actuellement utilisés, notamment:
- pénicillines protégées par l'acide clavulanique;
- les céphalosporines de dernière génération;
- les macrolides.
Ces médicaments sont liés au traitement de première intention. Les médicaments restants ne sont utilisés que dans des cas exceptionnels, sans effet de la thérapie de base primaire.
Des pénicillines semi-synthétiques sont généralement prescrites aux bébés des premiers mois de la vie pour éliminer les symptômes indésirables.
"Amicilline" ou "Amoxiclav"En association avec les céphalosporines, on utilise les nourrissons atteints de pneumonie dès les premiers jours de la naissance.
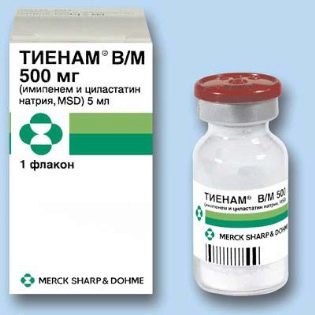
Si la pathologie a été causée par des pseudo-pseudo-baguettes, alors Ceftazidime, Cefaperazon, Tienam,Ceftriaxone"Et d'autres.
Les macrolides sont utilisés pour traiter la pneumonie causée par des microorganismes atypiques.
Ces fonds ont un effet néfaste sur les microbes, situés dans la région intracellulaire. Ces médicaments seront efficaces pour le traitement de la pneumonie causée par les mycoplasmes ou la chlamydia.
De plus, ces médicaments sont utilisés chez les bébés présentant des signes de pneumonie à VIH. "Suprax», «Sumamed», «Klacid"Utilisé avec succès dans le traitement complexe de certaines formes de pneumonie.
Les formes fongiques de pneumonie sont traitées en prescrivant des antifongiques.L'utilisation systémique de «Flucanazole» vous permet de lutter efficacement contre divers types de champignons pouvant endommager les tissus pulmonaires chez les enfants. Aussi pour le traitement des infections fongiques, vous pouvez utiliser "Diflucan"Et" Amphotéricine B ". Le but de ces fonds est basé sur l'âge de l'enfant malade et la présence de maladies concomitantes.
Le choix de la forme du médicament est effectué par le médecin traitant. Dans les cas de pneumonie grave, les antibiotiques sont utilisés sous forme d’injections diverses. La fréquence, la posologie et la durée d'utilisation sont déterminés individuellement.
En moyenne, le traitement de la pneumonie bactérienne prend 10 à 14 jours. Pour obtenir un effet durable du traitement effectué, il est très important d'observer les périodes nécessaires à l'utilisation des médicaments antibactériens.
Pour prévenir le développement de troubles de la microflore intestinale chez l’enfant, il est prescrit diverses préparations pro et prébiotiques. Ces médicaments aident à normaliser la quantité de lacto - et bifidobactéries nécessaire à une bonne digestion.
L'utilisation de ces fonds est également appliquée après la fin du traitement antibiotique pour normaliser la biocénose dans l'intestin. En tant que tels médicaments chez les enfants utilisés efficacement: "Linex", "Atsipol"," Bifidumbakterin "et beaucoup d'autres.
Divers médicaments anti-inflammatoires et antipyrétiques sont utilisés pour normaliser la température corporelle. Les parents doivent se rappeler que de tels médicaments ne doivent être utilisés qu'avec le développement de la fièvre chez le bébé.
Les médicaments à base de paracétamol ou d'ibuprofène sont largement utilisés comme antipyrétiques chez les bébés. Habituellement, pour obtenir un effet stable, ces médicaments sont prescrits 2 à 3 fois par jour.
Pour la prévention de modifications destructives massives des poumons, il est prescrit des médicaments qui ont un effet protecteur sur les effets de diverses enzymes.
Ces médicaments comprennent: "Contrykal" et "Gordoks". La nomination de ces médicaments n’est possible que dans un hôpital.
Si le bébé présente des signes d'insuffisance respiratoire, dans ce cas, une oxygénothérapie peut être nécessaire. Une insuffisance respiratoire persistante aide à réduire le débit d'oxygène dans tous les organes internes, ce qui entraîne le développement d'une privation d'oxygène (hypoxie). L'oxygénothérapie vous permet de restaurer tous les processus métaboliques du corps et d'améliorer le bien-être du bébé.
Dans certains cas, la nomination de glucorticostéroïdes systémiques. Une telle thérapie est généralement effectuée avec l'inefficacité des médicaments prescrits antérieurement ou avec une maladie grave.
En traitement hormonal, divers agents à base de prednisolone ou d'hydrocortisone sont utilisés. Ces médicaments sont prescrits sous forme d'injections. Une telle thérapie ne peut être effectuée que dans les conditions de l'unité de soins intensifs de l'hôpital.
Si un enfant a des crachats mal séparés lors de la toux, des médicaments expectorants sont utilisés. Ils réduisent la viscosité de l'écoulement, ce qui facilite la toux de votre bébé. Ces fonds comprennent: "ACC", "Ambroxol, Ambrobene, Fluimutsin. Les parents doivent se rappeler que, tout en prenant ces médicaments, l'enfant doit recevoir suffisamment de liquide.
Traitement à domicile
Indépendamment traiter la pneumonie ne devrait pas être. Tout traitement que les parents donnent à l'enfant à la maison doit être coordonné avec votre médecin. Cela évitera au bébé de développer des complications dangereuses liées à la pneumonie. Une évolution bénigne de la maladie chez des bébés assez forts implique de trouver un foyer et d'utiliser divers médicaments.
Habituellement, le traitement à domicile comprend la nomination de diverses herbes médicinales ayant des effets anti-inflammatoires et de la toux.
Camomille, tussilage, sauge, plantain, ainsi que des produits pharmaceutiques frais de coffre. Brew ces herbes doivent être selon les instructions sur l'emballage.
Pour obtenir l'effet recherché, il suffit d'utiliser des décoctions 2 à 3 fois par jour pendant 10 à 14 jours.
Rééducation après une maladie aiguë
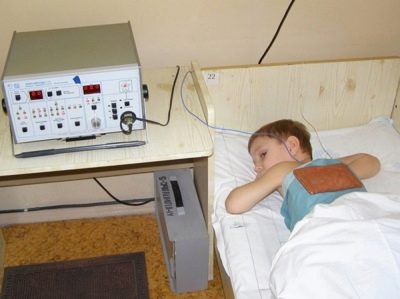
La physiothérapie aide tous les bébés qui viennent d'avoir une pneumonie à faire face aux manifestations résiduelles de la maladie. La thérapie UHF, la lumière et la thérapie magnétique améliorent la récupération de l'enfant après une maladie.
Le cours de physiothérapie est construit individuellement. Pour obtenir un effet positif, il faut généralement 10 à 15 interventions effectuées quotidiennement ou tous les deux jours.
Le massage par percussion, réalisé à l'aide de mouvements de tapotement sur la poitrine, améliore la sortie des expectorations et améliore les performances de la respiration externe. Pour obtenir un effet positif, il est nécessaire de le mener quotidiennement pendant 1 à 2 semaines.
Effectuer un massage de percussion sur le bébé peut les deux parents et les thérapeutes de massage pédiatrique à la maison ou à la clinique (tel que recommandé par le médecin).
Pour améliorer le bien-être général, les médecins spécialistes en pneumologie prescrivent très tôt un complexe de physiothérapie. L'enfant peut faire ce genre de gymnastique à la maison, mais sous la surveillance obligatoire des parents.
Les exercices de respiration aident à la décharge des expectorations et réduisent les manifestations de troubles respiratoires apparus à la suite de la maladie.
Sur la façon de bien masser les enfants, voir la vidéo suivante.
Prévention
Le respect de la quarantaine aidera à prévenir les épidémies massives de la maladie en équipes. Tous les bébés présentant des signes de pneumonie doivent rester à la maison pendant toute la durée de la maladie.
La plupart des infections sont transmises par des gouttelettes aéroportées. Porter un masque pendant la période de convalescence des maladies respiratoires saisonnières empêchera le développement de la pneumonie chez tous les membres de la famille.
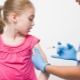
La vaccination peut sauver le corps de l'enfant de diverses infections virales et bactériennes. Actuellement, la vaccination contre l’infection à pneumocoque est activement utilisée. Cette vaccination est basée sur l'âge de l'enfant. Le risque de développer une maladie chez un bébé vacciné est considérablement réduit.
Vous pouvez renforcer le système immunitaire sans utiliser de médicaments. Une bonne nutrition, marcher à l'air frais et se durcir contribuent à l'activation du système immunitaire. L'utilisation de complexes multivitaminés aide à renforcer le corps des enfants pour lutter contre diverses infections.