L'asthme bronchique chez un enfant: symptômes et traitement
Les troubles respiratoires, dans lesquels la conduction bronchique est altérée, conduisent au développement d'une obstruction bronchique. Au long cours, cette maladie se transforme en asthme.
Qu'est ce que c'est
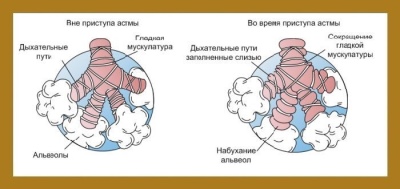
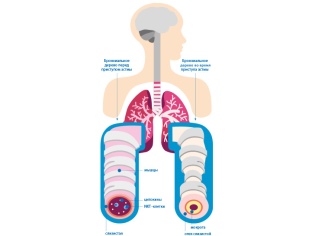
Plusieurs causes différentes conduisent au développement de troubles respiratoires. Dans l'asthme bronchique, une réactivité bronchique accrue à certaines substances se produit, ce qui conduit au développement d'une obstruction bronchique (blocage). L'air contenant l'oxygène dissous ne traverse pas bien les bronches rétrécies. En fin de compte, cela entraîne une altération des échanges d'air entre le sang, les tissus pulmonaires et l'environnement.
Après exposition à divers facteurs provoquants, il se produit une violation de la conductivité bronchique. Cette condition s'appelle le syndrome broncho-obstructif. Si ce processus dure longtemps, l'évolution de la maladie devient chronique. Dans ce cas, le syndrome d'obstruction bronchique devient un asthme bronchique.
Selon les statistiques, cette maladie touche 10% des enfants. Les garçons sont un peu plus malades que les filles. L'incidence maximale se produit entre 4 et 10 ans.
L'asthme bronchique ne se rencontre pas seulement en pédiatrie. Les adultes peuvent aussi tomber malades. Les premiers signes de la maladie peuvent survenir à tout âge.
L'évolution de l'asthme bronchique est ondulée. Les périodes d'exacerbations sont remplacées par des remises. La durée de la période de silence peut être différente. Cela dépend principalement de l'état du système immunitaire et de la présence de maladies chroniques concomitantes chez l'enfant. Les enfants en bas âge ont beaucoup plus d'exacerbations que les enfants qui sont régulièrement réadaptés.
Facteurs de risque
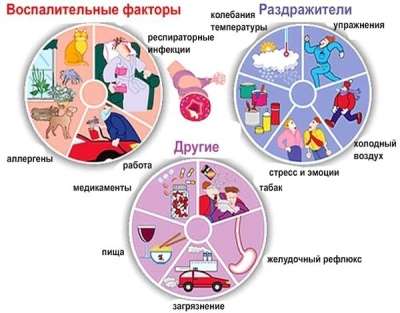
Différents provocateurs peuvent conduire au développement de l'asthme. Dans certaines situations, l’effet de plusieurs facteurs provoquant à la fois a un effet plus prononcé, conduisant à un syndrome broncho-obstructif persistant.
Parmi les facteurs de risque les plus importants figurent:
- Prédisposition génétique. Si l'un des parents souffre d'asthme, le risque d'avoir un bébé malade est de 25%. Dans les cas où le père et la mère sont tous deux malades, le risque d'avoir un enfant souffrant d'insuffisance respiratoire est déjà de 75%. Tous les cas de prédisposition génétique ne conduisent pas au développement de la maladie. Si l'enfant n'agit pas autrement, il risque de ne pas développer la maladie tout au long de sa vie.
- Air pollué. Les enfants qui vivent à proximité d'installations industrielles et d'usines, ainsi que de grandes autoroutes, risquent davantage de souffrir d'asthme. Les plus petites particules de produits toxiques peuvent être stockées longtemps dans l'air. Lorsqu'ils atteignent les muqueuses des voies respiratoires supérieures, ils provoquent facilement une inflammation, entraînant une obstruction bronchique.
- La poussière et les acariens qui vivent dans des oreillers et des couvertures. Ces facteurs apparemment inoffensifs conduisent souvent à l'apparition de symptômes persistants d'obstruction bronchique. Les plus petits acariens sont constamment en contact avec la peau, provoquant de graves allergies. En fin de compte, cela conduit à une insuffisance respiratoire prononcée.
- Les animaux Les animaux les plus dangereux qui vivent à la maison.La laine, les peluches et les pellicules d'animaux deviennent souvent la source d'une réaction allergique prononcée. Elle se manifeste non seulement par l'apparition d'éruptions cutanées spécifiques sur la peau, mais également par la présence de difficultés respiratoires.
- Produits alimentaires. Surtout des plats cuisinés de manière industrielle. Ces produits contiennent de nombreux additifs synthétiques, colorants et composants aromatiques. Une fois dans le tractus gastro-intestinal, ils provoquent des réactions allergiques graves. Cela contribue au développement de symptômes indésirables systémiques: toux avec expectorations et respiration sifflante pendant la respiration.
- Produits chimiques ménagers. De nombreux produits synthétiques contiennent une bonne quantité de divers additifs et parfums de parfumerie. Ces substances ont un effet irritant prononcé sur les organes des voies respiratoires. En cas de contact prolongé avec de tels produits, le risque de développer une obstruction bronchique chez l'enfant augmente de manière répétée.
- Sensibilité individuelle aux herbes en fleurs. En règle générale, les crises d'asthme avec cette condition ont une saisonnalité évidente. Le bien-être du bébé se dégrade au printemps et en automne. C'est à cette époque que poussent les mauvaises herbes et les herbes des prés, ainsi que divers arbres et arbustes.
- Humidité élevée et humidité dans la pièce. Cette condition provoque le développement de moisissures. Dans des conditions humides et humides, ils se développent et se multiplient rapidement. Les grandes colonies de moisissures peuvent provoquer une insuffisance respiratoire grave chez un bébé.
- Infection par des virus et des bactéries. De nos jours, les médecins ont de plus en plus commencé à enregistrer une forme d'asthme bronchique d'origine virale. Le développement du syndrome broncho-obstructif devient souvent une conséquence d'une infection virale chez un enfant souvent malade, avec une immunité réduite. Dans certains cas également, les infections bactériennes entraînent des troubles respiratoires asthmatiques.
- Ingestion de fumée de tabac. L'effet du tabagisme passif sur le développement de l'asthme bronchique a été scientifiquement prouvé. Si l'un des parents fume constamment dans l'appartement ou la pièce où se trouve l'enfant, le risque de développer un asthme augmente considérablement.
- Fort effort physique, conduisant à l'épuisement. Un entraînement excessif, mal choisi, peut entraîner des perturbations du système immunitaire. Après un stress prolongé, l'enfant a des problèmes respiratoires et un essoufflement.
Les causes
L'asthme bronchique se développe le plus souvent avec une prédisposition génétique initialement présente chez un enfant. Avec une exposition supplémentaire à des facteurs environnementaux défavorables, l'évolution de la maladie s'aggrave et devient chronique.
Le développement de troubles respiratoires asthmatiques conduit à:
- Manger des aliments hyperallergéniques. Le plus souvent, il s'agit d'agrumes, de chocolat, de sucreries, de fruits de mer, de poisson, de miel et autres. L'ingestion de produits allergènes dans le corps entraîne le développement d'une réaction allergique. Il peut se manifester en particulier et le syndrome d'obstruction bronchique grave.
- Inhalation d'air pollué. Les produits industriels toxiques et les gaz d'échappement ont un effet toxique sur les cellules épithéliales des voies respiratoires supérieures. Ces substances provoquent un fort spasme des bronches, ce qui entraîne un rétrécissement de la lumière et une défaillance respiratoire.
- Maladies allergiques. Souvent, ces pathologies sont secondaires et se développent à l’origine des maladies chroniques concomitantes. La dysbactériose persistante, les pathologies du tube digestif, la dyskinésie de la vésicule biliaire et l'hépatite chronique sont à l'origine du développement de l'asthme.
- Consommation de drogue sans l'avis préalable d'un médecin ou mal choisi. Tous les médicaments peuvent avoir des effets secondaires. Beaucoup d'entre eux peuvent causer une obstruction bronchique persistante.Si l'enfant a une prédisposition génétique à l'asthme bronchique, cela peut conduire au développement de la maladie.
- Forte situation stressante ou stressante. Des cas de développement de la maladie après le déménagement dans un nouveau lieu de résidence, le divorce des parents, ainsi que le décès de proches parents au cours de la petite enfance sont notés. Un stress important contribue à la production d'une quantité accrue d'hormones. Ils provoquent un rétrécissement des bronches, ce qui conduit à une insuffisance respiratoire.
- Mauvais traitement des maladies respiratoires chroniques. La bronchite fréquente, particulièrement survenue avec une composante broncho-obstructive prononcée, conduit finalement au développement de l'asthme. Si un enfant tousse souvent et qu'il a un rhume jusqu'à 4 ou 5 fois par an, les parents doivent penser à la présence d'asthme bronchique chez le bébé.
Classification
Toutes les formes d'asthme allergique peuvent être divisées en plusieurs groupes. Cette classification est basée sur les causes de la maladie. Cette division est très importante en pneumologie pédiatrique. Cette classification aide les médecins à prescrire le traitement approprié.
Prendre en compte la principale cause d'asthme bronchique peut être:
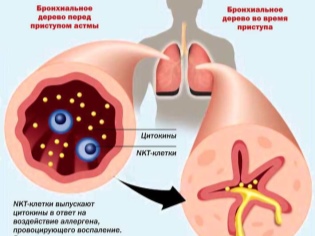
- Allergique. Le développement de cette forme de la maladie résulte de la pénétration dans le corps d'allergènes qui provoquent le développement de manifestations systémiques indésirables. En présence d'hypersensibilité individuelle à des substances étrangères chez un bébé, le taux d'immunoglobulines E. augmente. Ces composants entraînent un spasme prononcé des bronches, qui se manifeste par l'apparition d'une toux.
- Non atopique. Dans cette forme de la maladie, un spasme dans les bronches se produit en raison de toute exposition, mais pas d'un allergène. Cette variante de l'asthme se développe à la suite d'un stress grave, d'une hypothermie ou d'une activité physique excessive et inappropriée.
- Mixte Peut survenir à la suite d'une exposition à des causes à la fois allergiques et non atopiques. Il se caractérise par l'apparition de nombreux symptômes. L'évolution de la maladie est généralement la plus tranquille. Les périodes de rémission peuvent être assez longues.
- État asthmatique. Cette situation d'urgence extrêmement dangereuse est mise en évidence dans une forme distincte d'asthme bronchique. Au cours de la vie du bébé peut subir plusieurs attaques de ce type. Il s'agit d'une affection extrêmement grave dans laquelle les symptômes d'insuffisance respiratoire augmentent fortement. Dans ce cas, un traitement d'urgence est nécessaire.
L'évolution de l'asthme bronchique peut être différente. Ceci est influencé par plusieurs facteurs à la fois:
- l'âge auquel le bébé a pour la première fois montré des signes de maladie;
- immunité;
- la présence de maladies chroniques concomitantes;
- région de résidence;
- l'adéquation du traitement choisi.
Toutes les formes de la maladie peuvent être divisées en plusieurs groupes, en tenant compte de la gravité particulière:
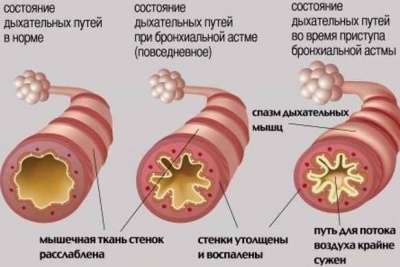
- Avec un léger parcours épisodique. Avec cette forme de fonction respiratoire n'est pas observée. Les crises respiratoires sont altérées moins d'une fois par semaine. La période sans crises peut être assez longue.
- Avec un léger flux persistant. Caractérisé par l'apparition de crises respiratoires altérées plusieurs fois au cours de la semaine. La détérioration quotidienne de la santé ne se produit pas. En cas d'attaque, la respiration est perturbée, une toux grasse apparaît et l'essoufflement augmente. La spirométrie ne montre aucune anomalie.
- Avec un cours modéré. La dégradation du bien-être se produit presque tous les jours. Pendant ces crises, l'enfant est dérangé par le sommeil et on observe de graves problèmes respiratoires, entraînant un essoufflement grave. Dans le traitement de la condition nécessite l'utilisation quotidienne de bronchodilatateurs. La spirométrie montre des anomalies de 20 à 40%.
- Avec un fort courant. Développement dangereux de plusieurs attaques en une journée. Une telle détérioration peut également se produire la nuit. Le traitement par bronchodilatateurs à courte durée d'action n'a pas d'effet prononcé.Pour contrôler l'évolution de la maladie nécessite la nomination d'hormones. La spirométrie montre un écart par rapport au taux respiratoire normal de plus de 40%.
Qu'est-ce que l'asthme bronchique chez les enfants? Explique le Dr Komarovsky en détail dans la vidéo suivante.
Les symptômes
Reconnaître l’asthme bronchique au stade initial est assez difficile. Très souvent, les parents pensent qu'un enfant ne souffre que d'une allergie ou d'une broncho-broncho-obstructive. Dans la période intercritique, parfois même un médecin expérimenté ne peut souvent pas déterminer l'asthme chez un enfant. Le développement ultérieur de la maladie se manifeste par le développement de symptômes indésirables caractéristiques qui devraient alerter les parents.
Pour l'asthme bronchique dans la période d'exacerbation est caractérisé par:
- L'apparition d'essoufflement. Elle est un personnage expiratoire. Dans ce cas, expirer est visiblement difficile. Vous pouvez vérifier l’essoufflement et à la maison seul. Ceci est démontré par l'augmentation du nombre de mouvements respiratoires en une minute de plus de 10% de la norme d'âge.
- Toux avec expectoration difficile. Ce symptôme dérange surtout l'enfant pendant la journée. La nuit, la toux est quelque peu réduite. Le flegme avec l'asthme bronchique est assez visqueux, "vitreux". Si vous essayez de tousser, un enfant peut même avoir une douleur à la poitrine.
- Battement de coeur accru. Même en l'absence de stress physique, l'enfant est atteint de tachycardie. Ce symptôme est généralement associé à un essoufflement. Plus il est prononcé, plus le nombre de battements de coeur par minute augmente.
- L'apparition de respiration sifflante sèche pendant la respiration. Dans les cas graves, de tels sons respiratoires deviennent audibles de côté, sans utiliser de stéthoscope. Les hochets sont généralement secs et sifflants. On pense que dans l'asthme bronchique, un accordéon joue dans la poitrine.
- L'apparition d'un son en boîte lors de la percussion. Cette méthode est effectuée pour clarifier le diagnostic. Lorsque les doigts sont frappés sur la poitrine, un son distinctif se fait entendre, ressemblant à une frappe sur une boîte vide. L'apparition de ce symptôme se manifeste aux stades éloignés de la maladie et indique un remplissage accru des poumons avec de l'air.
- L'absence d'effet des médicaments conventionnels, utilisé pour éliminer la toux. Seuls les bronchodilatateurs et les agents hormonaux ont un effet thérapeutique visible. Dans les cas d’asthme bronchique allergique, les antihistaminiques ont un effet prononcé.
Symptômes d'une attaque
- L'état de santé de l'enfant au cours de la détérioration de la maladie est considérablement altéré. L'enfant devient plus capricieux, effrayé. Certains bébés, surtout dans les premiers mois après la naissance, se mettent à pleurer, en demandant plus dans leurs mains. Les enfants disparaissent presque complètement de leur appétit, ils refusent de manger.
- Au cours d'une attaque, l'enfant développe une dyspnée expiratoire. Pour remédier à cette situation, le bébé adopte souvent une posture forcée. Il se penche lourdement en avant. La tête peut être légèrement retournée.
- Souvent asthmatiques lors d'une attaque essayez d'appuyer vos mains sur une chaise ou même sur une balustrade du lit. Une telle position forcée facilite quelque peu la décharge des expectorations et améliore la respiration.
- Avec une attaque sévère Le bébé a des symptômes d'insuffisance respiratoire. Les lèvres deviennent pâles et parfois même bleuâtres. Les mains et les pieds - froids au toucher. L'enfant a un pouls paradoxal. Avec cette perturbation du rythme, le nombre de contractions cardiaques lors de l'inspiration et de l'expiration change.
- Certains bébés essaient de s'asseoir. Cela les aide à mieux respirer. Même de côté, on peut voir la participation des muscles respiratoires auxiliaires lors de la respiration. Le bébé respire profondément et souvent. La condition est aggravée par une toux sévère. Dans certains cas, cela conduit même au fait que l'enfant commence à pleurer.
- Après l'attaque, le bébé se sent dépassé. Certains enfants depuis longtemps ne peuvent pas se calmer. Ils ont perturbé le sommeil. La durée de l'attaque peut être différente. Avec l'utilisation tardive des inhalateurs peut développer une condition dangereuse et potentiellement mortelle - le statut asthmatique. Dans cette situation, l'élimination des symptômes indésirables à domicile est impossible - une urgence médicale est nécessaire.
Comment apparaît-il chez les nourrissons?
L'évolution de l'asthme bronchique chez le nourrisson peut également se dérouler de différentes manières: de la plus légère à la plus sévère. Les nourrissons ont souvent des crises d'asthme sur les produits laitiers fermentés et les moisissures. La seconde en fréquence est allergies alimentaires.
Habituellement, les premiers symptômes d'asthme chez un nourrisson apparaissent vers l'âge de 5 à 6 mois. À ce moment-là, le bébé commence à recevoir de nouveaux aliments. Si un enfant a une intolérance individuelle ou une hypersensibilité à une substance, il peut développer des symptômes d’obstruction bronchique.
Un symptôme important de l'asthme bronchique chez un nourrisson est l'apparition de toux. Le bébé commence à tousser jour et nuit. Dans certains cas, l'essoufflement se joint. Même au lit, sans effort physique, le nombre de respirations et de contractions cardiaques par minute augmente.
Les bébés commencent à mal sucer, l'efficacité de l'allaitement diminue. Ces enfants maigrissent et sont à la traîne par rapport à leurs pairs en termes de développement physique. Les pleurs silencieux sont également l'un des symptômes de l'asthme bronchique chez un bébé de la première année de vie. L'enfant devient léthargique, demandant peu ses mains. Certains bébés s'endort mal et se réveillent souvent la nuit.
Diagnostics
Pour poser un diagnostic correct, il ne suffira pas de recueillir l'anamnèse et d'examiner un enfant par un médecin. Pour identifier une obstruction bronchique persistante, des tests et des examens supplémentaires sont nécessaires. Seule la réalisation de divers tests de diagnostic aidera à établir le diagnostic correct.
Pour diagnostiquer l'asthme bronchique, il faudra:
- Test sanguin général. Une augmentation des leucocytes et une éosinophilie modérée (augmentation du nombre d'éosinophiles dans la formule leucocytaire) indiquent une augmentation de l'allergie. De tels changements sont caractéristiques principalement pour la forme allergique de l'asthme bronchique.
- Test d'expectoration. La détection de cristaux spécifiques de Charcot-Leiden, de spirales de Kurshman, d'une augmentation du nombre de cellules épithéliales desquamées, ainsi que d'un taux accru d'éosinophiles indiquent la présence d'une obstruction bronchique persistante.
- Effectuer des recherches sur le ratio des gaz sanguins. Avec l'asthme bronchique prolongé, il y a une diminution de la teneur en oxygène dissous et une légère augmentation de dioxyde de carbone. De tels changements indiquent la présence d'une hypoxie grave ou d'un manque d'oxygène dans le corps.
- Spirométrie Reflète les indicateurs de la respiration externe. L'évaluation de l'expiration forcée et des indicateurs généraux de la capacité pulmonaire aident à identifier une obstruction bronchique persistante dans le corps, entraînant une modification des paramètres de la fonction respiratoire des poumons. La réduction de ces paramètres est estimée en pourcentage de la norme d'âge.
- Effectuer des échantillons de scarification. Ils aident à identifier tous les allergènes possibles à l'origine du développement d'une obstruction bronchique chez un enfant. L'étude est réalisée uniquement par un allergologue. Le test ne peut être effectué que chez les enfants de plus de cinq ans.
- Radiographie de la poitrine. Il aide à établir les signes secondaires d’obstruction bronchique: une plus grande aération des poumons et une modification du diamètre des grandes bronches.
- Bronchoscopie Il est utilisé dans des cas limités, principalement pour le diagnostic différentiel afin d'exclure des maladies similaires, ainsi que pour l'asthme bronchique avec des symptômes d'obstruction bronchique.
Des complications
Le développement des effets indésirables de l'asthme bronchique dépend de nombreux facteurs. Le plus important d'entre eux est le diagnostic en temps opportun et le traitement correctement prescrit. Avec un schéma thérapeutique mal choisi, l'enfant peut subir de nombreux effets indésirables de la maladie.
Parmi les complications de l'asthme bronchique les plus fréquemment enregistrées:
- Développement état asthmatique.
- Apparition soudaine de symptômes insuffisance respiratoire aiguë.
- Pneumothorax spontané. Dans cette condition, une capsule se rompt, recouvrant l'extérieur des poumons. Cette condition survient généralement lors d'une attaque grave.
- Accumulation de choc. Le développement d'une insuffisance respiratoire aiguë entraîne une chute brutale de la pression artérielle. Cette condition est extrêmement défavorable et nécessite un traitement d'urgence et une hospitalisation à l'hôpital.
- Pneumonie. Apparaît en rejoignant le processus inflammatoire de la flore bactérienne. Il se caractérise par un parcours plutôt lourd. Des antibiotiques sont nécessaires pour éliminer les symptômes.
- Emphysème pulmonaire. Développé chez les asthmatiques expérimentés. Il se caractérise par une augmentation de la teneur en air du tissu pulmonaire. Cela réduit considérablement la fonction respiratoire des poumons, ce qui entraîne des symptômes d'insuffisance respiratoire.
- Formation d'insuffisance cardiovasculaire. C'est une complication extrêmement défavorable. Dans cette condition, la nomination de plusieurs types de médicaments, y compris les glycosides cardiaques.
Traitement
Selon les directives cliniques pour le traitement de l'asthme, le traitement de différentes formes de la maladie devrait être classé. Les normes médicales modernes prévoient l'administration progressive de médicaments.
La sélection des médicaments nécessaires n’est effectuée qu’après un examen approfondi de l’enfant. Avant de choisir les inhalateurs ou les pilules requis, vous devez identifier avec précision le type d'asthme bronchique et déterminer la gravité de la maladie.
Le traitement d'un enfant asthmatique est effectué par un pneumologue. En cas de forme allergique d'un enfant, il est impératif de montrer à l'allergologue Ce médecin aidera à faire un traitement plus individuel, en tenant compte des caractéristiques du système immunitaire.
Le traitement dans la clinique pulmonaire n’est pratiqué que dans les cas difficiles de la maladie. En cas d'évolution modérée, des visites régulières à la clinique et des consultations externes chez le médecin suffisent amplement.
Le traitement de l'asthme bronchique comprend plusieurs principes de base:
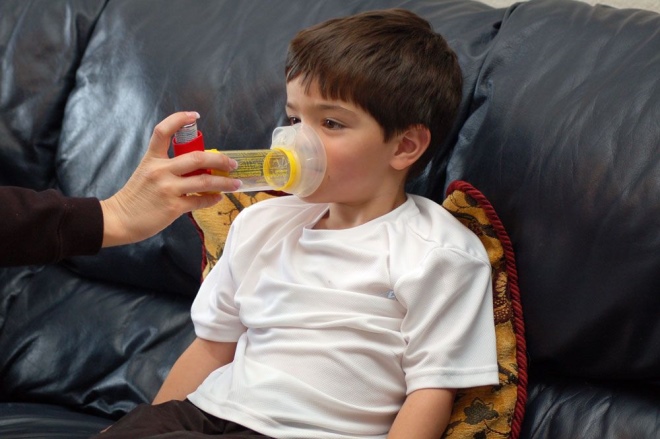
- La nomination des agents symptomatiques. Dans ce cas, les médicaments ne sont utilisés que pendant une attaque, afin d'éliminer les symptômes indésirables aigus de la maladie. Typiquement, divers inhalateurs sont utilisés à ces fins.
- Sélection de la thérapie de base. Ces fonds sont déjà affectés à une réception permanente. Ils aident à prévenir de nouvelles crises et à améliorer le cours de la maladie. Le suivi de l'efficacité des médicaments est effectué par spirométrie. À la maison, un appareil portable spécial, un débitmètre de pointe, est parfait pour cela.
- Exclusion de la vie quotidienne de tous types d'allergènes. Le respect d'un régime hypoallergénique, l'utilisation de linge de lit spécial ainsi que les limitations des jeux avec peluches contribueront à prévenir de nouvelles attaques et le développement du statut asthmatique.
- Utilisez des humidificateurs d’air spéciaux. Ces dispositifs aident à créer un climat intérieur optimal. Un air trop sec irrite les voies respiratoires, causant des problèmes de respiration et de nouvelles crises d'asthme.
- L'utilisation de médicaments antitussifs et expectorants. Ces outils aident à éliminer la toux prononcée. En l’absence d’allergies chez l’enfant, les plantes médicinales sont également appropriées: pied mort, thym, calendula et autres. La phytothérapie ne devrait être utilisée qu'après avoir consulté un médecin.
- Restriction de jeux avec des animaux. Pour un enfant souffrant d'asthme bronchique, il est préférable de ne pas se faire des amis à la maison. La laine et le duvet des animaux peuvent nuire à la santé de l’enfant et lui causer de nouvelles crises.
- Traitement désinfectant régulier. Pour nettoyer la visite, où se trouve l'enfant, devrait être quotidien. Utilisez des produits chimiques caustiques et trop agressifs pour que cela ne soit pas. Il est préférable de choisir des détergents qui ne contiennent pas d'additifs aromatiques prononcés. La meilleure option consiste à utiliser des produits chimiques ménagers portant des indications spéciales concernant la sécurité d’utilisation, même dans les chambres d’enfants.
- Renforcement de l'immunité. Pour ce faire, marchez parfaitement à l'air frais, complexes de thérapie par l'exercice, exercices de respiration, ainsi que divers durcissements. Bien durcir l'enfant devrait être des premières années de sa vie. Le durcissement devrait être régulier. L'ensemble de ces mesures contribuera à renforcer l'immunité affaiblie du bébé, ce qui contribuera à réduire les crises d'asthme à l'avenir.
Traitement médicamenteux
En tant que traitement de base, divers groupes de médicaments sont utilisés. Parmi eux se trouvent:
- Stabilisateurs de la membrane des mastocytes. Aide à réduire le nombre de substances biologiquement actives pro-inflammatoires apparaissant au cours d'une inflammation allergique. L'effet ne vient pas immédiatement. Il faut généralement compter entre 14 jours et plusieurs mois pour obtenir cet effet. Ces médicaments comprennent: Kétotifène, Kromogen, Kromoheksan, Nedokromil, Intal et autres.
- Antihistaminiques. Aide à éliminer le gonflement des cellules musculaires lisses des bronches. Cela contribue à améliorer les pertes d'expectorations et à réduire l'inflammation. Ils sont prescrits par un allergologue. Pour contrôler l’asthme: Suprastin, Loratadine, Zyrtec, Claritin et d'autres.
- Hormonal. Nommé dans l'asthme sévère, ainsi que dans les cas où le schéma de traitement précédent était inefficace. Ils ont un effet anti-inflammatoire prononcé. Avec une utilisation à long terme peut provoquer des effets secondaires. Peut être administré sous forme d'inhalateurs ou de comprimés (pour les cas graves).
Pour le traitement symptomatique et l’élimination des symptômes aigus et graves de l’obstruction bronchique, des médicaments à effet bronchilitique sont utilisés. Ils aident à éliminer rapidement les spasmes bronchiques et à améliorer la respiration.
Ces fonds sont attribués sous forme d’aérosols, qui sont produits sous la forme de divers inhalateurs, espaceurs et nébuliseurs. Ils aident à distribuer la substance active aussi rapidement et efficacement. Les plus petites particules de médicament atteignent les bronches dans les plus brefs délais. Généralement, l'effet est atteint dans les 5 premières minutes à partir du moment de l'utilisation.
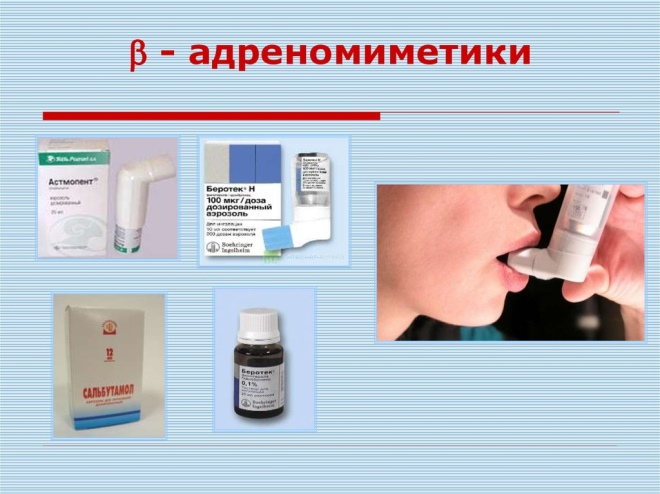
Les groupes de médicaments suivants ont un effet bronchodilatateur:
- Adrenomimetics. Bloquer les récepteurs adrénergiques, qui sont situés à la surface des cellules bronchiques. Peut être court et prolongé. Les préparations à base de salbutamol éliminent le spasme bronchique en 5 à 10 minutes. Foradil, Serevent et Valmax aident à éliminer l'obstruction des voies respiratoires pendant 10 à 12 heures.
- Anticholinergiques. Avoir un effet prononcé. Peut provoquer des effets indésirables systémiques. Souvent, réduire considérablement la pression artérielle. Ceux-ci incluent: Atropine, Atrovent, Platyfillin et autres.
- Xanthines Ne sont pas des médicaments de choix. Nommé uniquement avec l'inefficacité d'un traitement préalablement sélectionné. Souvent utilisé dans les schémas thérapeutiques combinés d'asthme bronchique. Ceux-ci incluent: la théophylline, Euphylline et d'autres.
- Combiné. La combinaison de mimique anticholinergique et adrénergique vous permet d’obtenir un effet rapide et de le conserver longtemps. Ceux-ci incluent: Berodual, Ditek, Intal Plus, Symbicort, Seretid et autres. Assigné à 1-2 inhalations par jour. En cas d'utilisation prolongée, il peut être nécessaire d'ajuster la posologie ou de le remplacer par d'autres médicaments.
Régime alimentaire
La nutrition médicale joue un rôle important dans le traitement de l'asthme bronchique. Le régime alimentaire revêt une importance particulière sous forme allergique. Pour qu'un enfant ne connaisse pas de nouvelles poussées de la maladie, il devrait suivre un régime hypoallergénique régulièrement. Il a été développé par l'Union des pédiatres pour le traitement de diverses maladies dans lesquelles il y a une tendance à développer des réactions allergiques.
Les enfants souffrant d'asthme bronchique devraient éliminer complètement de leur alimentation les aliments hautement allergènes. Ceux-ci incluent:
- Variétés rouges de viande et de volaille.
- Fruits tropicaux.
- Les légumes et les fruits sont jaune, orange et rouge.
- Fruits de mer et poissons de mer.
- Agrumes.
- Au miel
- Au chocolat
- Bonbons et boissons gazeuses.
- Aliments préparés industriellement avec une forte teneur en épices, ainsi que des conservateurs et des colorants.
Chez les bébés intolérants à la lactase, une crise d'asthme bronchique peut survenir après la consommation de produits laitiers et de lait de vache. Dans de tels cas, il est préférable de passer au fromage de chèvre et au fromage de chèvre. Ces produits seront plus sûrs pour un bébé asthmatique.
Le menu optimal d'un enfant asthmatique devrait contenir des produits protéiques hypoallergéniques, des céréales et suffisamment de fibres. En fonction des protéines: poitrine de poulet, lapin, dinde (en l'absence d'allergie aux œufs de poule). Sur le côté, vous pouvez préparer du porridge ou de la purée de pommes de terre à base de pommes de terre ou de chou-fleur.
Il est possible d'inclure toutes les céréales dans l'alimentation des enfants. Les restrictions ne peuvent concerner que la bouillie d’orge et d’avoine en cas d’intolérance au gluten. Comme la fibre conviendra à tous les légumes et racines de fleurs blanches et vertes. Le dessert peut être des pommes et des poires. Essayez de choisir les variétés vertes cultivées dans la région de résidence.
Harbingers d'une attaque rapide
Avant que ne commence une détérioration soudaine de l'état de santé, un enfant présente des symptômes limites. Ils sont aussi appelés "aura". Avant le développement d'une crise d'asthme, un enfant peut avoir un fort éternuement, un mal de gorge, un nez qui coule.
Le bébé grandit en anxiété. Dans certains cas, même la panique. Le comportement de l'enfant peut changer. Il devient plus silencieux, refuse de prendre contact. Beaucoup d'enfants essaient de rester dans leur propre chambre, car cela les rassure.
L'apparition d'une toux sèche indique la transition de l'état frontière lors d'une attaque réelle. Au cours des prochaines heures, tous les symptômes sont aggravés. La toux commence à se développer et la respiration sifflante et l'essoufflement sont nombreux.
Après quelques heures, l'enfant a un rythme cardiaque fort et la faiblesse générale augmente.
Soins d'urgence lors d'une crise
Pour réussir à arrêter la détérioration soudaine, les parents doivent savoir quoi faire et comment aider leur bébé. Pour ce faire, utilisez les astuces et l'algorithme d'action suivants:
- Ne laissez pas l’enfant seul quand il présente les premiers signes de dégradation de sa santé. On devrait demander à l'enfant plus âgé de ce qui le dérange et où cela fait mal.
- Faites attention à ce que l'enfant soit essoufflé. Pour ce faire, comptez le nombre de mouvements respiratoires en une minute. C'est très facile à évaluer: regardez les côtes bouger pendant que vous respirez. Si le nombre de respirations est supérieur à 20 par minute, cela indique la présence d'un essoufflement chez le bébé.
- Aidez votre bébé à prendre une position confortable. Ne couchez pas l’enfant sur le dos, s’il est inconfortable et respire. Une telle situation ne peut qu'aggraver le développement d'une attaque.
- Fournir un flux d'air. Si la pièce est trop encombrée, ouvrez la fenêtre ou la fenêtre. Essayez d'empêcher l'enfant d'attraper un rhume à ce moment-là.
- Utilisez un inhalateur recommandé par un médecin pour soulager les symptômes. Habituellement, pour éliminer les attaques, il fallait utiliser des médicaments à effet rapide. Souvent utilisé pour ces inhalateurs à base de salbutamol.
- Si, malgré l'utilisation du médicament, le bébé continue à avoir l'essoufflement, il y avait une cyanose prononcée du triangle nasolabial et la pression artérielle a nettement diminué, alors c’est une raison pour appeler la brigade des ambulances.
- N'utilisez pas 3-4 ou plus d'inhalations à la fois pour tenter d'obtenir l'effet. Un tel usage irrationnel ne peut qu'engendrer le développement d'une condition dangereuse nécessitant l'hospitalisation du bébé à l'hôpital. De fortes doses de récepteurs adrénergiques bloquants empêchent les bronches de fonctionner pleinement. Pour éliminer cet effet, il peut être nécessaire d’introduire des hormones par voie intraveineuse.
Réhabilitation
Les mesures de réadaptation prises au cours de la période intercritique amélioreront l'évolution de la maladie et influeront de manière significative sur le pronostic. Si l'asthme bronchique a été enregistré chez un bébé pour la première fois et pendant longtemps seulement dans une phase bénigne, une réadaptation compétente aidera presque à rétablir le rétablissement et, dans certains cas, à poser un diagnostic.
Les mesures de réadaptation comprennent:
- exercices de respiration;
- massage thérapeutique;
- techniques de physiothérapie (traitement par ultrasons, chambres spéléologiques, ultraphonophorèse, hydrothérapie, magnétothérapie, électrophorèse avec bronchodilatateurs à usage médical et autres);
- traitement de spa;
- exercice thérapeutique complexe.
Toutes ces méthodes combinées aident à obtenir un effet thérapeutique prononcé. Pour obtenir une rémission stable de l'asthme bronchique, une réadaptation doit être effectuée régulièrement pendant toute la période sans exacerbations. Un programme individuel de mesures de réadaptation est élaboré pour chaque enfant. Le contrôle de l'efficacité est évalué à l'aide de la spirométrie et d'autres examens.
Sanatoriums pulmonaires
Le renforcement de l'immunité et l'assainissement des bronches sont des éléments importants du traitement de base et de la rééducation de l'asthme bronchique. Rester avec l'enfant dans le sanatorium pulmonaire serait une excellente option pour améliorer la santé. Vous pouvez aller vous reposer à n'importe quel moment de l'année. Choisir un sanatorium devrait être basé sur le profil des services fournis.
En Russie, il existe un grand nombre de stations thermales différentes qui traitent et réadaptent les bébés asthmatiques. Habituellement, ils sont situés à proximité de la mer ou dans les belles forêts de pins. L'air dans de tels endroits a un effet thérapeutique prononcé sur les organes respiratoires. Les déplacements dans les sanatoriums pulmonaires sont généralement conçus pour 21 jours.
Les jeunes patients présentant un handicap dû à un asthme bronchique et à une obstruction bronchique grave peuvent bénéficier d'un hébergement et d'un traitement gratuits dans ces centres de santé. Habituellement, les bons sont émis chaque année. Au cours du traitement dans un sanatorium chez un enfant, les indicateurs de la respiration externe s’améliorent et l’immunité est rétablie.
Prévention
Afin que l'enfant ne subisse pas de nouveaux épisodes de la maladie, vous devez suivre quelques recommandations simples:
- Utilisation régulière d'inhalateurs correctement sélectionnés pour soulager les crises.
- Respect d'un régime hypoallergénique.
- Nettoyage quotidien par voie humide de la chambre des enfants.
- Choix judicieux de linge de lit, matelas, oreillers et couvertures. Ils ne doivent pas être fabriqués avec des matériaux pouvant provoquer des réactions allergiques chez le bébé.
- Mise en œuvre des activités de réhabilitation pendant la période intercritique.
- Exception de la vie quotidienne de tous les allergènes possibles.
- Visites régulières chez le pneumologue et l'allergologue.